陰茎がんは、陰茎の皮膚や組織に発生するまれながんです。ヒトパピローマウイルス(HPV)と密接に関連しており、多くの場合、陰茎の包皮、頭、または軸の病変から始まり、いぼ状になり、血液や悪臭のする液体がにじみ出ます。陰茎がんの治療には、手術、放射線療法、化学療法が一般的に使用されます。
早期に診断および治療された場合、陰茎がんの5年生存率は80%を超えます。
トーマスバーウィック/ゲッティイメージズ陰茎がんの種類
陰茎がんの約95%は扁平上皮がんです。これは、ケラチノサイトとして知られている細胞から皮膚の表面と中空器官の裏打ちに形成されるタイプです。これらの細胞は、皮膚、髪、爪を構成する繊維状タンパク質であるケラチンを分泌します。
あまり一般的ではないタイプの陰茎がんは、基底細胞がん、黒色腫、メルケル細胞がん、および小細胞がんです。
陰茎がんの症状
陰茎がんの主な種類として、陰茎の扁平上皮がんは、皮膚の他の領域とほぼ同じように現れます。
初期段階
上皮内癌と呼ばれる前癌の初期段階では、陰茎癌は次の3つの異なる方法のいずれかで現れる可能性があります。
- ボーエン病:皮膚の白い鱗状の斑点が特徴で、こすれ落ちません(白板症)。通常は陰茎の軸にあります。
- Queyratの紅斑:持続的な発赤、刺激、痂皮形成、または鱗屑、最も一般的には陰茎の頭(亀頭)または包皮(包皮)
- ボーエン様丘疹症:ボーエン病に似ていますが、赤い水疱のような隆起(丘疹)があります
Queyratの紅斑症は、上皮内の陰茎癌の最も一般的な症状です。
後の段階
悪性腫瘍が進行すると、さまざまな形で現れる可能性があります。潰瘍性病変の形成を伴う亀頭または包皮の顕著な肥厚があるかもしれません。あるいは、シャフトの刺激と乳頭状の成長が潰瘍化し始め、いぼのように外側に成長することがあります。
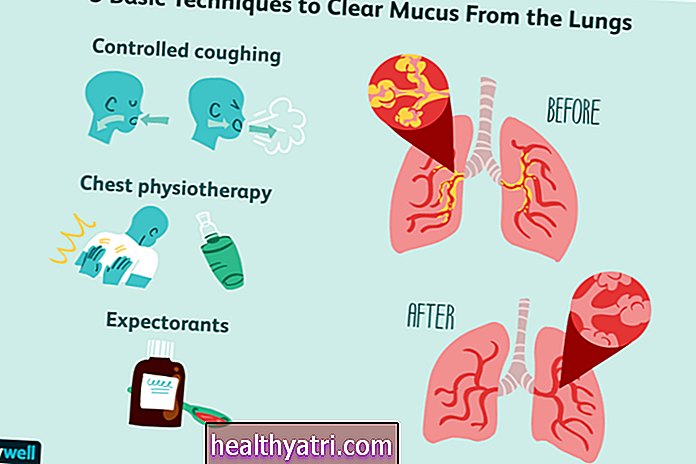
時間の経過とともに、病変は皮膚全体に横方向に広がり、亀頭、包皮、またはシャフトの大部分を覆う可能性があります。出血や悪臭のする液体の浸透が一般的です。
病変に加えて、陰茎がんの人はしばしば排尿障害(痛みや排尿による灼熱感)や鼠径部の鼠径リンパ節の腫れを経験します。
原因
陰茎がんを発症する可能性を高める可能性のある要因はたくさんあります。その中で:
- ヒトパピローマウイルス(HPV):性器疣贅、子宮頸がん、肛門がんと密接に関連しているウイルスは、性的接触によって広がります。 HPVは、主にHPVタイプ6、16、および18に関連する、すべての陰茎がん症例の45%から85%を占めます。
- HIVの重感染:HIVとHPVに感染すると、陰茎がんのリスクが8倍になります。
- 陰茎の炎症:亀頭と包皮の炎症(亀頭炎)は、陰茎がんのリスクが3.8倍に増加します。石鹸や糖尿病に対するアレルギー反応と同様に、衛生状態の悪さが一般的な原因です。
- 割礼の欠如:包皮を適切に引っ込めることができない(包茎)と、持続的な炎症反応を引き起こし、陰茎がんのリスクを60%から25%増加させる可能性があります。
- 喫煙:独立して喫煙すると、浸潤性陰茎がんのリスクが450%増加します。喫煙によって引き起こされる持続的な炎症が原因であると考えられており、そのリスクはあなたが喫煙したパック年数と並行して増加します。
- 高齢者:55歳未満の人に陰茎がんが見られることはめったにありません。
陰茎がんは北米とヨーロッパではまれであると考えられており、男性の全がんの1%未満を占めています。米国では毎年約2,000例が診断されており、悪性腫瘍の結果として毎年約450人が死亡しています。
診断
陰茎がんの診断は通常、身体検査と病歴および病気の危険因子のレビューから始まります。陰茎がんは通常、目に見える病変を伴って現れるため、精密検査は他の種類のがんよりも簡単で、通常は組織サンプルの評価から始まります。
生検
陰茎がんが疑われる場合は、医師から組織生検が命じられます。これは元を含む可能性があります切開生検病変全体が除去されるか、切開生検病変の一部のみが除去されます。
局所麻酔下または麻痺剤を使用して行われる手順は、数分しかかからず、通常、病院または外来の外科センターで行われます。
病変に加えて、医師は鼠径部のリンパ節の近くで生検を行い、その中にがん細胞があるかどうかを確認することもあります。これは、低侵襲の穿刺吸引生検(FNA)または1つまたは複数のリンパ節を切除する手術で行うことができます。コンピュータ断層撮影(CT)スキャンは、手順をガイドし、より深い組織のリンパ節を見つけるためによく使用されます。
その後、サンプルは顕微鏡下での評価のために研究室に送られ、通常は免疫染色を使用してHPV関連陰茎癌を診断および分類します。
演出
がんが確認された場合、悪性腫瘍の程度と重症度を決定するために他の検査が命じられます。これには、超音波や磁気共鳴画像法(MRI)などの画像検査が含まれ、陰茎内や周囲の臓器にがんが侵入したかどうか、またどの程度深く侵入したかを確認します。
これらの検査は、病気の病期分類を目的としています。病期分類は、疾患がどの程度進行しているかを確認するために使用されるシステムであり、その決定は治療方針を指示し、起こり得る結果(予後)を予測するのに役立ちます。
他の多くの形態の癌と同様に、陰茎癌は、3つの特定の要因を調べるTNM分類システムを使用して病期分類されます。
- T:主な(原発性)腫瘍のサイズと範囲
- N:がんを患っている近くのリンパ節の数
- M:がんが原発腫瘍から広がった(転移した)かどうか
これらの値(および腫瘍のグレードなどの他の要因)に基づいて、ラボは0から4のスケールで疾患を病期分類できます。医師が最も適切な治療オプションを選択するのに役立つさまざまなサブステージもあります。
処理
陰茎がんの治療は、主に病気の段階によって通知されます。手術は依然として主な治療法であり、他の癌とは異なり、ステージ4の疾患を持つ人々に頻繁に使用されます。ステージ1から3では、がんの寛解が主な目的です。
手術
手術の目的は、可能であれば、陰茎の部分的または完全な切断(陰茎切除術)を避けながら、影響を受けたすべての組織を確実に除去することです。
腫瘍の範囲に基づいて、これには以下が含まれる場合があります。
- 広範囲の局所切除:これには、多くの場合ウェッジ切除を使用して、健康な周囲組織の縁で腫瘍を除去することが含まれます。
- レーザーアブレーションと切除:レーザーは、組織を焼き払う(切除する)および除去する(切除する)ために使用されます。通常、ステージ1の小さな腫瘍または上皮内癌に使用されます。
- マイクロサージャリー:これは、できるだけ多くの健康な組織を残すために顕微鏡下で行われる手術の一種です。
- 陰茎部分切除術:これは亀頭と包皮の外科的切除です。
- 割礼:これは、悪性度が包皮に限定されている場合、または陰茎部分切除術を伴う場合に、単独で使用できます。
腫瘍の大きさと位置によって、手術の範囲が決まります。ほとんどの専門家は、周囲の健康な組織(マージンと呼ばれる)を5ミリメートル除去することを推奨していますが、場合によってはわずか2ミリメートルの除去も可能です。
近くのリンパ節の外科的切除(リンパ節郭清)も行われる場合がありますが、常にそうとは限りません。低リスクの腫瘍と触知できないリンパ節を持つ人々では、一部の専門家は経過観察アプローチを支持しています。
放射線療法と化学療法
放射線療法と化学療法の使用は、病気の病期によって異なります。
放射線療法は、特に手術に耐えられない人々において、ステージ1および2の腫瘍を治療するために使用されることがあります。他の段階では、腫瘍のサイズを縮小するために手術前に放射線を使用するか(ネオアジュバント放射線)、または残りのがん細胞を取り除くために放射線を使用することがあります(アジュバント放射線)。
放射線は、がんを抑制し、症状を軽減し、生活の質を向上させるために、ステージ4のがん患者の緩和ケアの一形態としても使用されます。
化学療法は、単独で、または放射線療法と組み合わせて、ステージ3の陰茎がんを患う人々の術前補助療法の一形態として最も一般的に使用されます。がんがリンパ節または体の離れた部分で再発する場合にも使用できます。
予後
陰茎は、早期に診断されれば非常に治療可能です。予後は、全生存率と呼ばれる尺度に基づいています。これは、米国国立がん研究所(NCI)が収集したデータに基づいて、診断後特定の期間(通常は5年単位で測定)生存したすべての人の割合です。
一例として、5年間の全生存率が60%であるということは、その病気の人々の60%が少なくとも5年。はるかに長生きする人もいます。
NCIは、生存期間を段階別に分類しています。ただし、NCIは、TNMシステムを使用するのではなく、次の大まかな分類に基づいて生存率を記述します。
- 限局性:腫瘍は原発腫瘍を超えて広がっていません。
- 地域:近くの組織が影響を受けます。
- 遠い:転移が発生しました。
陰茎がんの場合、5年全生存率は次のとおりです:
生存率は、年齢、がんの種類、健康状態に関係なく、病気のすべての人に基づいていることに注意することが重要です。そのため、生存率は一部の人にとってははるかに良く、他の人にとってはそれほど良くないかもしれません。
防止
陰茎がんに関連するいくつかの危険因子を軽減することにより、陰茎がんのリスクを減らすためにあなたが取ることができるステップがあります。これらには以下が含まれます:
- HPVワクチン接種:HPVワクチン接種は、HPV関連のがんのリスクを減らすために、現在11〜12歳のすべての子供に推奨されています。ワクチンは、十分なワクチン接種を受けていない26歳までの誰にでも与えることができます。 45歳までの使用が承認されていますが、ほとんどの人が20代半ばまでにHPVに感染するため、メリットが薄れる傾向があります。
- コンドーム:セックス中にコンドームを一貫して使用すると、HPVに感染するリスクが大幅に減少します。
- 性器の衛生状態の改善:包皮を定期的に引っ込めて掃除することで、局所的な炎症と包茎のリスクを軽減します。
- タバコをやめる:禁煙は陰茎がんのリスクを減らすだけでなく、他のがんや状態(高血圧や心臓病など)も減らす可能性があります。
対処
あらゆる種類の癌に対処することは難しい場合があります。陰茎がんでは、陰茎自体が失われる可能性があることは言うまでもなく、人々はしばしば、外観を損なったり、性機能を失ったりする恐れがあります。
陰茎がんの診断に直面した場合、感情的に準備するためにできることがいくつかあります。
- 教育とアドボカシー:診断されたら、治療の決定に積極的に参加し、情報に基づいた選択を行うことができるように、病気についてできるだけ多くを学びます。あなた自身を擁護することに加えて、あなたが何かに「強制されている」ように感じないように、あなたに代わって誰かに擁護してもらうことは助けになります。
- 構築をサポートする:あなたが感じている感情を受け入れますが、それらをボトルに入れたままにしないでください。自由に正直に話せる友人や家族に支援を求めましょう。また、直接またはオンラインでサポートグループを探すのにも役立ちます。サポートグループと経験を共有し、紹介やアドバイスを求めることができます。
- カウンセリング:重大な手術や陰茎の一部または全部の喪失に直面した場合は、積極的に行動し、将来のことを理解するのを助けることができるセラピストまたはカウンセラーと協力してください。カップルカウンセリングも役立つかもしれません。
- 手術後のセックス:健康的なセックスライフは陰茎だけに依存しているわけではないことを覚えておくことが重要です。オーラルセックス、ロールプレイング、ファンタジー、大人のおもちゃなど、セックスを楽しむ他の方法を探るために、パートナーと話し合ってください(必要に応じてセックスセラピストと協力してください)。
ベリーウェルからの一言
陰茎がんは、初期の兆候を無視し、症状がより明白になったときにのみ治療を求める人がいるほど恐ろしいことがあります。しないでください。
早期に診断して治療すれば、陰茎がんの人は長期寛解の可能性が高くなるだけでなく、大規模な手術で発生する可能性のある害の量を制限しながら、おそらく二度とがんにかかることはありません。
重要な手術が必要な場合は、セカンドオピニオンを求めることを躊躇しないでください。それが最も適切な行動方針であると心を落ち着かせるだけの場合です。
性器のがんを専門とする腫瘍専門医への紹介が必要な場合は、医師または泌尿器科医に相談するか、米国がん協会(1-800-227-2345)に電話して、最寄りの支部に連絡してください。

-is-treated.jpg)






.jpg)



.jpg)