頻脈(急速な心拍数)は、非常に多くの症状と原因があるため、治療がより複雑な不整脈の1つです。この記事は、病院前の専門家による緊急事態における心臓関連の不安定な頻脈の治療に焦点を当てています。
多くの場合、現場での治療の選択肢は救急科に比べて限られています。しかし、優れた評価スキルを備えたほとんどの救急医療従事者は、患者を安定させ、病院で最終的な治療を受けるために必要なすべてを備えています。
ロジャーレスマイヤー/コービス/ VCG /ゲッティイメージズパルスまたはパルスなし
この記事は、脈拍のある患者の頻脈に固有のものです。触知可能な脈拍がない、または循環の兆候(呼吸、意図的な動き)がない患者は、心停止状態にあると見なされ、CPRから始めて治療されるべきです。
速すぎますか?
頻脈は一般に、安静時の1分あたり100拍(bpm)より速いものとして定義されますが、すべての頻脈が臨床的に重要であるとは限りません。 ECGモニターがない場合、患者の脈拍数が140 bpmを超える場合、または橈骨脈拍が不規則、弱い、または存在しない場合は、経験則を考慮する必要があります。
心拍数の上昇には、心臓の機能不全とは関係のない原因がたくさんあります。心拍数が100〜140 bpmの場合、心臓はおそらく体の別の部分からの信号に適切に反応しています。 140 bpmよりも速いため、心不整脈を考慮することが重要です。残念ながら、これは難しいルールではありません。
心拍数の臨床的意義は、頻脈の種類によって異なります。この記事の範囲はECGの解釈をカバーすることはできませんが、ECGストリップを解釈する介護者の能力が想定されています。以下では、ナローコンプレックス頻脈とワイドコンプレックス頻脈について説明しますが、今のところ、ワイドコンプレックス頻脈は140 bpmより速くなると気になることを知っておいてください。ナローコンプレックス頻脈は少し速くなる可能性がありますが、 160bpmを超えているかどうかを検討してください。
不安定または安定した頻脈
臨床的安定性の特定は、頻脈の原因によって異なります。心臓関連の症状(胸痛、息切れなど)が不安定な頻脈の重要な指標であると言う人もいます。治療の選択肢が豊富であるため、これは現場よりも病院の環境に当てはまります。
病院の外では、心臓が脳に到達するのに十分な圧力で血液を送り続ける能力に焦点を合わせます。それは呼ばれています血行力学的安定性。血行動態的に不安定な頻脈は、収縮の合間に血液で満たされるのに十分な時間を心腔に与えません。
血行力学的不安定性の明らかな兆候(低血圧、糸状または弱い脈拍、姿勢の変化など)がない患者は、最初に頻脈を治療しようとせずに、おそらく安全に病院に搬送できます。さらに、血行力学的不安定性の兆候がない患者は、特に病院で、より多くの可能な治療選択肢があります。
140〜160 bpmを超える頻脈を伴う血行動態が不安定な患者は、心拍数を正常に戻すことで恩恵を受ける可能性があります。これらは、この記事で焦点を当てている患者です。
狭いまたは広い
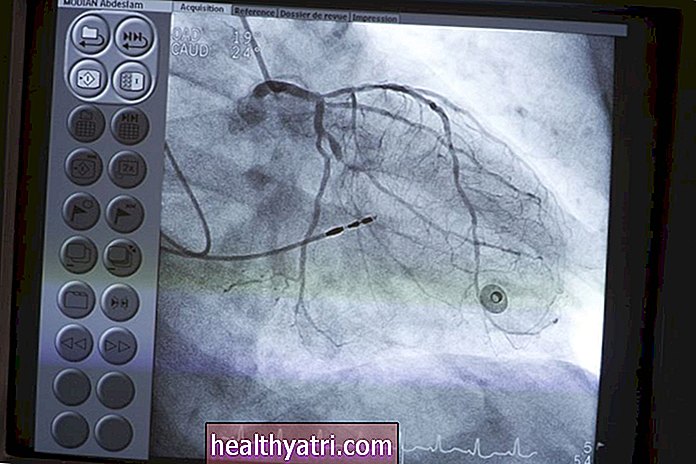
臨床的に重要な頻脈は、2つの基本的なカテゴリに分類されます:狭いまたは広い複雑。これは、ECGトレースのQRS群を指します。 QRSが120ミリ秒より狭い場合(ECGストリップ上の3つの小さなボックス)、心臓の電気インパルスが心房で発生し、房室(AV)ノードを通ってHISとプルキンエ線維の束に伝わったことを示します。心室にあります。これは通常の伝導経路であり、QRSを狭くする唯一の方法は、インパルスが適切に通過するかどうかです。インパルスは、狭い複雑な頻脈では心室の上から開始する必要があるため、上室性頻脈(SVT)としても知られています。
120ミリ秒より広いQRS群は通常、心室頻拍(VT)に関連しています。つまり、インパルスは房室結節の下の心室で発生します。ただし、常にそうであるとは限りません。狭い場合はSVTである必要があります。幅が広い場合は、VTであるか、心室上で発生するインパルスが房室結節を介して伝導されていない可能性があります。それはコースから外れていて、それ自身の道を示しているので、それは遅くなります。これは、ブロックが発生する場所に応じて、心臓ブロック、房室ブロック、または脚ブロックと呼ばれることがよくあります。
頻脈を実際に掘り下げて特定するには、12誘導の診断用ECGが必要です。病院外の一部の設定では、12誘導心電図は利用できません。血行動態が不安定でない限り頻脈を治療しない理由の1つは、複雑でない頻脈を心室頻脈として治療しない可能性があるためです。患者が心停止の重大な危険にさらされているときにそのチャンスを利用することは許容されます。患者が血行動態的に安定しているときに広範囲の複雑な頻脈を積極的に治療することは、リスクに見合う価値がありません。
インパルスが発生する心臓の領域はペースメーカーと呼ばれます。これは、インパルスを生成する領域が心拍のペースも設定するためです。洞房結節は左心房にあります。通常のペースメーカーです。洞房結節は通常60-100bpmの間で実行されます。心臓が下に移動すると、固有の速度が遅くなります。房室結節で発生するインパルスは、約40〜60bpmで実行されます。脳室では、20〜40bpmです。そのため、広範で複雑な頻脈は、わずかに遅い速度で臨床的に重要です。
広範で複雑な頻脈の治療
現場で血行動態が不安定な患者の緊急治療の目的で、専門家は、広範囲に複雑な頻脈のすべての例をVTと見なします。患者が差し迫った危険の兆候を示した場合(収縮期血圧が90 mm / Hg未満、意識の喪失、混乱、または頸動脈の脈拍しか見つけられない)、同期した電気的除細動が示されます。
患者が意識を失って呼吸を停止した場合、または頸動脈の脈拍を見つけることができない場合はいつでも、除細動(非同期ショック)が高い設定で示されます。 1回の除細動後(または除細動器が利用できない場合)、胸骨圧迫から始めてCPRを開始します。
狭い複雑な頻脈の治療
狭い複雑な頻脈は、広い複雑な不整脈よりも複雑です。この場合、不整脈の規則性が重要になります。血行動態が不安定な狭い複雑な不整脈(収縮期血圧が90 mm / Hg未満、意識喪失、錯乱、または頸動脈拍動しか見つけられない)の場合、同期された電気的除細動が示されます。
低血圧ではないが他の症状(めまい、動悸)がある患者は、静脈内輸液やアデノシンなどの薬で治療できる場合があります。
アデノシンは急速なIVプッシュを介して与えられなければなりません。最初の投与量は6mgですが、それがうまくいかない場合は、12mgのフォローアップ投与量を試すことができます。アデノシンは電気的除細動と非常によく似た働きをし、心筋の脱分極を引き起こし、洞房結節をリセットさせます。
頻脈が不規則である可能性が非常に高いアデノシンが機能しない場合は、他の2つのクラスの薬を試すことができます。カルシウムチャネル遮断薬は、心筋細胞膜を通過するカルシウムの動きを遅くします。サイクル全体が遅くなります。ベータ遮断薬は、エピネフリンが心筋に作用する方法に影響を与えます。
現場での安定した狭く複雑な頻脈の治療は、適切な医療ディレクターとのオンライン医療管理による常任命令または専門家の相談なしに行われるべきではありません。

.jpg)




-drugs.jpg)