不安定な糖尿病とも呼ばれる脆性糖尿病は、制御が難しい糖尿病です。それは、高すぎる(高血糖)から低すぎる(低血糖)、またはその逆への血糖値の極端な変動を特徴としています。一部の専門家は、脆性糖尿病を1型糖尿病のサブタイプと見なしていますが、他の専門家は、それが病気の合併症であると信じています。いずれにせよ、それはまれであり、インスリンに依存している糖尿病患者1,000人のうち約3人にしか影響しません。脆性糖尿病はしばしばストレスやその他の心理的問題に関連しており、入院が必要になる場合があります。
Anetta_R /ゲッティイメージズ症状
脆性糖尿病の特徴は、血中のグルコースレベルの頻繁で予測不可能な変化であり、高血糖(高血糖)と低血糖(低血糖)の変動する症状を引き起こします。
高血糖(高血糖)の症状は次のとおりです。
- 倦怠感
- かすみ目
- 過度の喉の渇き
- 空腹感の増加
- 排尿の増加
- フルーティーな息
- 吐き気と嘔吐
低血糖(低血糖症)の症状は次のとおりです。
- 錯乱
- エネルギー不足、倦怠感、疲労感
- めまい
- 頭痛
- 発汗
- 震えや不安を感じる
- 心拍数の増加
脆性糖尿病はまた、糖尿病性ケトアシドーシス(DKA)のリスクが高いことを特徴としています。この場合、体脂肪の分解の副産物である異常に高いレベルのケトンが血中に蓄積します。ケトアシドーシスは糖尿病性昏睡や死に至る可能性があります。
糖尿病性ケトアシドーシスの症状は次のとおりです。
- 過度の喉の渇き
- 排尿の増加
- エネルギー不足、倦怠感、疲労感
- フルーティーな息
- 乾燥または紅潮した肌
- 錯乱
- 吐き気または嘔吐
ケトアシドーシスは、尿のケトンレベルをテストすることで確認できます。 DKAは通常ゆっくりと発症しますが、DKAが原因で嘔吐が発生すると、わずか数時間で生命を脅かす状態に発展する可能性があります。あなたまたは愛する人がDKAの兆候を示している場合は、直ちに医師の診察を受けてください。
原因
脆性糖尿病は、うつ病やストレスなどの心理的問題を含むいくつかの要因によって引き起こされる可能性があります。ストレスは急性の一時的なインスリン抵抗性を引き起こす可能性があり、これは血糖値の突然の変動を説明する可能性があり、体がインスリンに反応しないことを意味し、投与量を予測するのが難しくなります。
他の場合では、脆性糖尿病は、神経損傷またはセリアック病や吸収不良などの別の状態の結果としての消化の変化によって引き起こされる可能性があります。自律神経障害、または臓器機能に影響を与える神経損傷は、ブドウ糖を代謝して胃や腸の機能に影響を与える消化プロセスを損ない、摂取するインスリンの量を判断するのを困難にする可能性があります。
危険因子
脆性糖尿病の主な危険因子は1型糖尿病です。 15〜30歳の青年または若年成人に発症する可能性が最も高いです。この病気は40歳以上の人では比較的まれであり、場合によっては時間の経過とともに自然に解消する可能性があります。いくつかの研究は、女性が男性よりも影響を受ける可能性が高いことを示唆しています。
脆性糖尿病の他の危険因子は次のとおりです。
- 摂食障害
- 胃内容排出の遅延(胃不全麻痺)を含む胃腸吸収の問題
- 薬物相互作用
- インスリン吸収の問題
- ホルモンの機能不全
- 甲状腺機能低下症
- 副腎機能不全
診断
診断のための特定の測定基準がないため、脆性糖尿病の特定は難しい場合があります。この病気は、予測が難しく、生活の質に悪影響を及ぼし、頻繁な入院を必要とする血糖値の大きな変動(高すぎるか低すぎる)が繰り返されることを特徴としています。 「脆性糖尿病」という用語の精度が不足しているため、一部の医師は単にこの現象を「高グルコース変動」と診断し、再発するDKAや重度の低血糖などの根本的な問題の治療に取り組んでいます。
通常、もろい糖尿病は、ストレスやうつ病などの心理的問題と結びついており、セルフケアの怠慢につながる可能性があります。たとえば、もろい糖尿病の人は、健康的な食事をとったり、血糖値を適切に管理したりするのをやめることがあります。血糖コントロールが衰えるにつれて、代謝の不均衡はさらに複雑になり、根本的な心理的問題を悪化させることが多く、ブドウ糖の不安定性の繰り返しサイクルを引き起こします。
ある小規模な研究では、もろい糖尿病の人は、このサブタイプを持たない糖尿病の人よりもストレスに対するホルモン反応が大きいことが報告されています。この心理的ホルモンのつながりは、もろい糖尿病の発症に影響を与える可能性があります。
処理
不安定な変動を避けるために血糖値のバランスをとることは、もろい糖尿病を治療するための最も効果的な方法です。治療では、最初に数週間の入院が必要になる場合があり、血糖コントロールを回復するために、食物、ブドウ糖、およびインスリンを集中的に監視します。
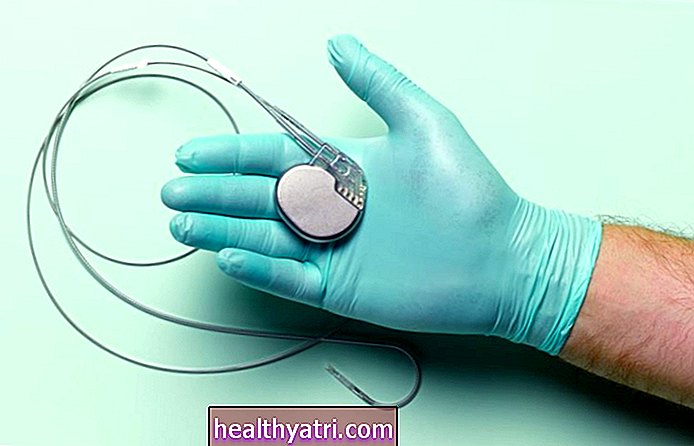
継続的な血糖値モニターとインスリンポンプは、低血糖/高血糖の継続的な管理に役立つ可能性があり、人工膵臓などの技術も役立つ可能性があります。
連続血糖値モニターとインスリンポンプ
血糖値に関する情報が多ければ多いほど、投薬をより適切に管理し、血糖値の変動の頻度を減らすことができます。 1型糖尿病の多くの人にとって、これは継続的な血糖値モニターを着用し、インスリンポンプを使用することを意味する場合があります。
継続的な血糖値モニターは、血糖値の低下または急上昇を警告することができるため、血糖値を制御するために必要な手順を実行できます。一部には、深刻になる前にレベルの上昇または下降を通知する安全アラートとアラームが装備されています。
インスリンポンプは、インスリン投与をより正確にすることができます。彼らは、インスリンの体の必要性をカバーするために一日を通して少量の基礎インスリンを送達し、食事や軽食を食べるたびに大量のインスリン(ボーラスインスリン)を送達することによって、膵臓の正常な機能を模倣することを目指しています。
心理的治療
多くの場合、もろい糖尿病の人は、うつ病や極度のストレスなどの根本的な心理的状態を抱えており、血糖値の変動を効果的に管理することが困難です。高血糖と低血糖の両方の兆候と症状を知ること、そして心理的なサポートを得てストレスを減らす努力をすることは、あなたの体への負担を軽減するのに役立ちます。
血糖値が管理された環境(病院の設定など)で糖尿病薬に正常に反応する場合、血糖値の変動には環境的、心理的、または行動的な原因がある可能性があります。原因が心理的であると判断された場合、治療あなたの状況のストレスを調査し、軽減しようとすることが含まれる場合があります。評価と治療については、心理学の専門家に相談することをお勧めします。心理療法は、糖尿病の長期治療に効果的であることが証明されています。
不安神経症やうつ病の薬が役立つ場合がありますが、糖尿病薬と相互作用するものもあります。たとえば、ベータ遮断薬や一部の気分安定薬は、糖尿病の症状を悪化させる可能性があり、その他は、糖尿病治療薬が体内でどのように作用するかに影響を与える可能性があります。
場合によっては、別の糖尿病治療チームに移ることが、新たなスタートとして役立つことがあります。専門の糖尿病センターに切り替えることも、脆弱な糖尿病のサイクルを断ち切るのに役立つ場合があります。
さらに、総合的なケアチームと協力して、瞑想、深呼吸、穏やかなヨガ、鍼治療などの日常生活のストレス軽減の実践を、必要に応じて心理療法や投薬とともに採用します。
移植
資格がある場合、別のオプションは、膵臓移植を受けるか、膵島細胞移植を受けることです。膵島細胞移植、特に同種移植は、血糖値の管理に苦労している、または低血糖に気づいていない1型糖尿病の特定の集団に使用されます。移植は、FDAの承認を受けた臨床研究病院でのみ実施されます。
新しい科学技術
人工膵臓の2つのモデル、つまり血糖値の上昇に応じてインスリン投与量を自動化することで人間の膵臓として機能するデバイスがFDAによって承認されました。どちらのモデルも、インスリン放出を自動化するハイブリッド閉ループテクノロジーを使用しています。つまり、ユーザーは食事時にインスリンレベルを調整するだけで済みます。これらのシステムは、監視の必要性が少なく自動的に行われるため、インスリン調整から当て推量の一部を取り除くのに役立ちます。
対処
もろい糖尿病の人は頻繁に入院し、定期的に仕事を休み、心理的な問題に対処しなければならないことがよくあります。これらすべての要因は、家族にさらなる感情的および経済的ストレスを与えます。あなた自身とあなたの家族のサポートのためにあなたの医療チームに連絡することが重要です。
ベリーウェルからの一言
糖尿病、特に1型糖尿病は、一貫した継続的な監視と管理を必要とする生涯にわたる状態です。これは圧倒的でストレスの多い作業ですが、役立つリソースがあります。もろい糖尿病はメンタルヘルスと密接に関連している可能性があるため、状態をうまく管理し、血糖コントロールに悪影響を与える可能性のある潜在的なストレスやうつ病を把握するための計画を立てるのに役立つセラピストまたは心理学者を探してください。




.jpg)




.jpg)