非小細胞肺がんの診断は、胸部X線、胸部CTスキャン、または唾液細胞診に基づいて疑われる場合がありますが、確定診断を行うには生検が必要です。異常が肺がんであると判断されたら、PETスキャンなどのさらなる検査を行って腫瘍を病期分類します。これは治療計画において非常に重要なステップです。 IV期(そしておそらく近い将来の初期段階)の腫瘍については、すべての人に対して遺伝子検査を行う必要があります非小細胞肺がんを患っている人。
選択するテストは次世代シーケンシングです:PD-L1レベルだけでなく、同時に癌細胞の多くの遺伝的変化を探すテストです。
多くの人が治療の開始を切望しており、一部の検査は完了するまでに2週間から4週間かかる場合がありますが、治療を開始する前に結果を待つことで(可能であれば)、がんの治療に利用できる最も正確な治療法を確実に受けることができます。
シンディ・チョンによるイラスト、ベリーウェル
イメージング
肺がんの潜在的な症例の精密検査は、通常、症状と危険因子に基づく画像検査から始まります。
胸部X線
多くの場合、胸部X線検査は最初に注文される検査であり、異常が見つかった場合は良いスタートとなりますが、胸部X線検査では非小細胞肺がんの存在を除外することはできません。
肺がんについて懸念がある場合は、胸部CTの全(低線量ではない)スキャンを行う必要があります。
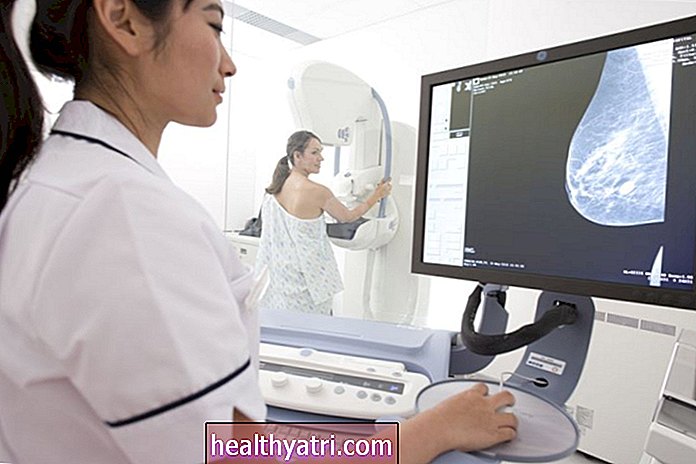
胸部CT
胸部CTは、肺がんの最初の精密検査で選択される検査であることがよくあります。ただし、すべての肺結節が肺がんであるとは限りません。イメージングで「目立つ」(先のとがった)結節、上葉に発生する結節、非小細胞の危険因子を持つ人々に発生する結節など、肺がんが疑われる肺結節の所見は多数あります。喫煙、高齢、COPDなどの肺がん。
PETスキャン
PETスキャンは肺がんの診断に役立つ場合がありますが、腫瘍の病期分類に役立つためにより一般的に使用されます。 PETスキャンは、腫瘍のリンパ節転移を探す際に最適な検査です。
その他のテスト
それほど頻繁ではありませんが、検査には胸部MRI、胸部透視、肺血管造影、または肺スキャンが含まれる場合があります。
ラボとテスト
画像検査に加えて、いくつかの手順は肺がんの診断に役立つ場合があります。
喀痰細胞診
喀痰細胞診では、患者は喀痰のサンプルを咳をするように求められます。喀痰は、呼吸器系の下部に位置する細胞を含むという点で唾液とは異なります。喀痰細胞診では、特に大きな気道の近くにある扁平上皮がんなどの腫瘍で、がん細胞を特定できる場合があります。
しかし、この検査は肺がんを除外するために使用することはできず、スクリーニング検査として有効であることがわかっていません。喀痰ががん細胞に対して陽性である場合、それらが発生した腫瘍の位置を見つけるためにさらなる検査が必要です。
気管支鏡検査
気管支鏡検査は、医師が柔軟なチューブを口から気管支に挿入する手順です。医師が大きな気道の中または近くにあるがんを視覚化できる場合があり、生検を行うことができます。気道の近くにあるが直接隣接していない腫瘍の場合、気管支鏡検査中に気管支内超音波検査が行われることがあります。
この手順では、超音波プローブを気管支鏡に取り付けて、気道を深く観察します。腫瘤が認められた場合は、超音波ガイドで生検を行うことができます。
縦隔鏡検査
縦隔鏡検査は、スコープを皮膚から(小さな切開を介して)手術室の縦隔に挿入する手順です。スコープの端には、リンパ節を含むこの領域の構造を視覚化するために使用できる照明付きカメラがあります。異常に見えるリンパ節を生検して、がんの証拠を探すことがあります。
血液検査
肺がんの画像検査と一緒に行われることが多い臨床検査には、全血球計算と血液化学が含まれます。腫瘍随伴症候群に関連する腫瘍には、血中カルシウムレベルの上昇などの所見が含まれる場合があります。
その他のテスト
血中の酸素レベルを測定する酸素濃度計や、肺の機能を評価する肺機能検査などの検査も行うことができます。
生検
肺生検は、非小細胞肺がんの確定診断を行うために必要であり、サブタイプを決定し、ゲノム検査を行うためにも必要です。気管支鏡検査(経気管支生検)または気管支内超音波検査中にサンプルが採取されることもありますが、多くの場合、別の手順が必要になります。生検はいくつかの異なる方法で行うことができます。
穿刺吸引生検
穿刺吸引生検(FNA)生検では、CTまたは透視室のいずれかによってガイドされ、細い針が胸壁を通って肺結節に挿入されます。この手順は、経皮的生検(皮膚を介した)または経胸壁生検と呼ばれることもあります。
胸腔鏡下生検
胸腔鏡下生検では、胸壁にいくつかの小さな切開を行い、カメラ付きの照明付きスコープを胸に挿入します。 (これは、胸腔鏡下手術またはVATSとも呼ばれます。)この手順は、全身麻酔下で手術室で行われ、生検サンプルを採取するために行われる場合もあれば、結節または腫瘤全体を切除する場合もあります。
肺生検を開く
他の手順では生検サンプルの採取に成功しないと考えられる場合は、開肺生検を行うことがあります。この手順では、胸部に長い切開を行い、肋骨の一部を切り抜くか、場合によっては切除して、肺にアクセスします(開胸術)。生検だけを行うこともできますが、多くの場合、肺の異常全体が取り除かれます。
胸腔穿刺
場合によっては、診断時に胸水(肺を囲む2つの膜の間の液体)が存在します。がん細胞が体液中に存在する場合(悪性胸水)、胸腔穿刺が行われる場合があります。この手順では、長くて細い針を胸の皮膚から胸膜腔に挿入して体液を取り除きます。この液体は、がん細胞の存在について顕微鏡で調べることができます。
ゲノミクス(遺伝子検査)
現在、進行した非小細胞肺がん(NSCLC)のすべての人(扁平上皮がんの人を含む)で腫瘍のゲノム検査を行うことが推奨されています。小細胞肺がんとは異なり、標的遺伝子の変異やその他の遺伝的異常の検査では、最も適切な治療法を選択するのに非常に役立ちます。
残念ながら、2019年の研究では、NSCLCの患者の80%のみが最も一般的な突然変異について検査されているため、多くの人々が効果的な治療法を見逃していることがわかりました。あなた自身の支持者であり、この検査について質問することが重要です。
ゲノム検査の種類
分子プロファイリング(遺伝子検査)は、いくつかの異なる方法で行うことができます。 1つはシーケンシャルで、最も一般的な変異が最初にチェックされ、次にその結果に基づいて後続のテストが実行されます。別のバリエーションには、最も一般的な3つまたは4つの遺伝的異常のテストが含まれます。
逐次テスト
逐次検査では、医師は最初に最も一般的な遺伝子変異または異常をチェックし、最初の研究が陰性の場合はさらに検査が行われます。これは多くの場合、EGFRテストから始まります。
遺伝子パネルテスト
遺伝子パネルテストでは、複数の突然変異または再配列をテストしますが、FDAが承認した治療法が利用できる最も一般的な遺伝子異常のみを検出します。
次世代シーケンシング
試験が利用できる非小細胞肺癌の突然変異(および他の遺伝子異常)の数が急速に増加していること、そして現在治療が利用可能であるが臨床試験または適応外でのみ利用できる突然変異がいくつかあることから、次の-世代シーケンシングは、標的療法で治療できる腫瘍があるかどうかを判断するための理想的なテストです(可能であれば、腫瘍の奏効率は非常に良好です)。
さまざまな種類の癌に見られる可能性のあるNTRK融合遺伝子など、癌細胞の多くの遺伝子変化を同時に調べる次世代シーケンシングテスト。
2018年の研究では、次世代シーケンシングは、腫瘍の効果的な治療を受ける最大の機会を人々に提供することに加えて、費用効果が高いことが示されました。
このテストでは、PD-L1レベルと腫瘍変異の負担も決定されます(以下を参照)。
次世代シーケンシングの欠点は、結果が得られるまでに2週間から4週間かかる可能性があることです。これは、新たに診断された人にとってはすでに不安を抱えた期間です。比較的不安定な人(すぐに何らかの治療が必要になる場合)の場合、医師は次世代シーケンシングに加えて迅速なEGFR検査を注文したり、結果を待っている間に化学療法を開始したりすることがあります。
ターゲティング可能な遺伝子異常
現在、以下の腫瘍に対する治療法が利用可能です。
- EGFR変異(およびT790変異などの特定の変異に応じて治療法が異なる場合があります)
- ALKの再配置
- ROS1の再配置
- BRAF
- NTRK融合
一部の医薬品は、適応外または臨床試験で利用できます。
- HER2(ERRB2)変異
- METの異常
- RETの再配置
KRAS変異などの一部の異常は現在治療できませんが、このテストでは、予後の予測などに役立つ情報が提供されます。
PD-L1テストと腫瘍変異の負担
人が免疫療法薬にどれだけうまく反応するかを推定するための検査も行われます。現在、これに対する優れた決定的なテストはありませんが、PD-L1テストと腫瘍突然変異の負担がいくつかのアイデアを与える可能性があります。
PD-L1テスト
PD-L1タンパク質は、腫瘍が免疫系から隠れることを助けるタンパク質です。これらのタンパク質が多数存在する場合、T細胞(癌と戦う免疫系の細胞)に攻撃を停止するように指示します。免疫チェックポイント阻害剤は、T細胞が攻撃を「再開」できるように、本質的に免疫系の遮断を取り除く免疫療法の一種です。
腫瘍変異負荷(TMB)
TMBは、次世代シーケンシングで癌細胞に見られる変異の数を指します。腫瘍の突然変異負荷が高い細胞は、突然変異の数が少ない細胞よりも免疫療法薬に反応する可能性が高くなります。
PD-L1レベルが低く、腫瘍変異の負担が少ない人の中には、免疫療法によく反応する人もいるため、研究者はこの予測を行うためのより良いテストを探しています。
演出
非小細胞肺がんの正確な病期分類は、最良の治療選択肢を選択する際に非常に重要です。
ステージングワークアップ
PETスキャンは、手術可能な腫瘍と手術不能な腫瘍を区別できることが多く、多くの人にとって縦隔鏡検査の必要性に取って代わったため、非小細胞肺がんの病期分類において重要な役割を果たすことができます。画像検査は、腫瘍のサイズや、近くの構造や胸膜などへの局所的な拡大の証拠を決定するのにも役立ちます。
ステージ
非小細胞肺がんには4つの主要な段階があります。 TNM病期分類では、腫瘍のサイズ、リンパ節転移(数と場所)、および転移が存在するかどうかに基づいて、これらのがんを分類します。
- I期の非小細胞肺がん:I期の腫瘍は肺にのみ存在し、リンパ節には拡がっていません。
- II期の非小細胞肺がん:II期の腫瘍が近くのリンパ節に転移している可能性があります。
- III期の非小細胞肺がん:III期のがんは、胸部中央部(縦隔)のリンパ節に転移することがよくあります。
- IV期の非小細胞肺がん:IV期のがんは転移性と呼ばれ、体の他の領域(骨、肝臓、脳、副腎など)または胸膜腔(悪性胸水)。
再テスト
非小細胞肺がんについては、時間の経過とともに同じであるかのように話しますが、これらの腫瘍は実際には継続的に変化し、新しい突然変異を発生させ、時にはまったく別の種類の肺がんに変化します。たとえば、EGFR陽性の肺腺癌は、時間の経過とともに小細胞肺癌(または別の形態の神経内分泌腫瘍)に変化する可能性があります。これが発生した場合、治療も変更する必要があります。
このため、以前に有効な治療で腫瘍が進行した場合は、腫瘍の組織タイプと遺伝子プロファイルの両方を調べるための再生検(または場合によってはリキッドバイオプシー)が必要です。
鑑別診断
画像診断で非小細胞肺がんと同様に見える可能性のある状態には、以下が含まれます。
- 良性肺結節:最も一般的なタイプの良性肺結節は過誤腫です
- リンパ腫や胸腺腫など、胸部に発生する可能性のあるその他のがん
- 肺炎:細菌またはウイルス性肺炎のいずれかが、画像化、および化膿性肺炎、結核、膿胸(胸膜腔内の感染液)などの他の感染症で同様に見える場合があります。
- コクシジオイデス症、クリプトコッカス症、ヒストプラズマ症などの肺の真菌感染症
- 気胸:肺の虚脱は腫瘤のように見えるかもしれませんが、腫瘤を隠すこともできます
- 肺への転移性がん:他の領域(乳がん、膀胱がん、結腸がんなど)から肺に転移するがんは類似しているように見える場合がありますが、多くの場合、いくつかの小結節が関与します
- 肺線維症(瘢痕)
- サルコイドーシス
- 肺梗塞(心臓発作と同様ですが、肺の肺組織への血液供給の喪失)
- 肺がん以外の原因による上大静脈症候群
ベリーウェルからの一言
非小細胞肺がんを探すために必要な検査を受けたり、一度見つかった腫瘍の特徴を判断したりするとき、それは非常に不安を引き起こす可能性があります。多くの人は、症状の原因となっているものを取り除くために治療を開始することを切望しており、検査を待つことは永遠のように思えます。
幸いなことに、非小細胞肺がんの状況は変化しており、組織の種類と遺伝子プロファイルの両方を正確に診断するために時間をかけることは、効果的な治療法につながることがよくあります。
非小細胞肺がんの治療法