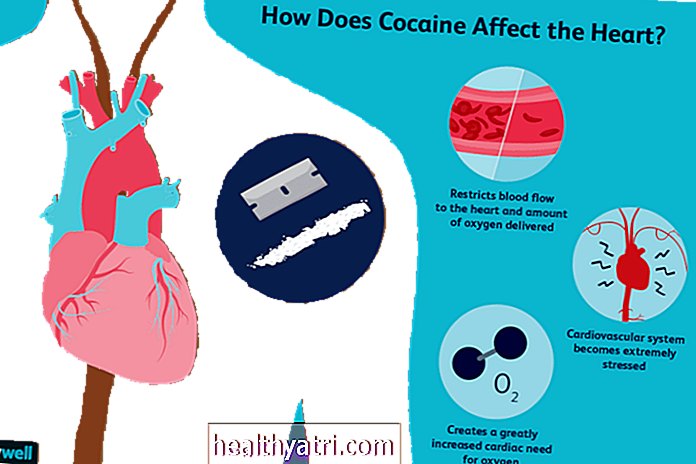
免疫療法は、免疫系を利用して悪性細胞と戦うがん治療です。用語免疫療法実際には、体の免疫応答を変化させたり、免疫系によって作られた物質を使用して癌細胞を標的にするさまざまな治療戦略のコレクションに広く使用されています。これらの治療法は生物学的療法として知られています。
プリムスピルス/ゲッティイメージズ免疫療法のしくみ
免疫療法の背後にある理論は、あなたの免疫システムはすでに癌と戦う方法を知っているということです。あなたの体が侵入するバクテリアやウイルスに対する免疫応答を識別し、ラベルを付け、そしてマウントすることができるのと同じように、癌細胞も異常としてタグ付けされ、免疫系によって排除されるかもしれません。
免疫療法の概念は長い間存在してきました。 1世紀前、William Coleyとして知られる医師は、細菌に感染したときに、一部の患者が癌と戦うように見えたと述べました。スティーブンローゼンバーグという名前の別の医師は、癌への免疫系ベースのアプローチについて質問したと信じられています。
まれに、がんは治療をしなくても自然に治る場合があります。非常にまれですが、この自然寛解または癌の退行が記録されています。ローゼンバーグ博士の理論は、彼の患者の免疫系が癌を攻撃して除去したというものでした。
癌細胞の除去をもたらす免疫細胞と分子経路にはさまざまな種類がありますが、癌と闘うための「大きな銃」はT細胞(Tリンパ球)とナチュラルキラー細胞です。
免疫系は、癌細胞を標的にするために複数のタスクを実行する必要があります。簡単に言えば、これらには次のものが含まれます。
- 監視:免疫系は最初に癌細胞を見つけて特定する必要があります。 (例えは、病気にかかった木を探して森の中を歩いている林業労働者です。)
- タグ付け:発見されると、免疫システムは癌細胞に破壊のマークを付けるかラベルを付ける必要があります。 (問題のある木にスプレーペイントでタグを付ける林業労働者に似ています。)
- シグナル伝達:癌細胞がマークされると、免疫細胞は警報を鳴らし、癌と戦う細胞をその領域に引き付ける必要があります。 (その林業労働者が今彼らの乗組員を呼んでいると考えてください。)
- 戦い:上記が発生すると、T細胞とナチュラルキラー細胞が癌細胞を攻撃して体から取り除きます(労働者が病気の木を切り倒して運び去るのと同じように)。
明らかに、免疫細胞はそれ自体で癌を治療するのに十分ではありません。もしそうなら、癌は致命的ではないでしょう。
多くの癌は自分自身を回避または偽装することができるので、あなたの体はそれらを脅威として認識しません。がん細胞は次の方法で隠れることがあります:
- 細胞表面の抗原の発現を減少させる
- 免疫応答を低下させる分子を生成する
- 近くの非癌細胞に免疫系の有効性を低下させる物質を分泌させる。このアプローチは、がん細胞を取り巻く領域である「微小環境の変化」と呼ばれます。
免疫療法薬は、免疫系が癌細胞を見つけて標的にするのを助けるためにさまざまな機能を使用します。それらが含まれます:
- 免疫系が癌を認識するのを助ける
- 免疫細胞の活性化と増幅
- がん細胞の隠蔽能力を妨げる(マスキング解除)
- がん細胞の信号を変化させることにより、がん細胞の微小環境を妨害する
- 免疫システムの原理を抗がん剤を設計するためのテンプレートとして使用する
免疫療法は他の癌治療とどのように異なるか
以前の治療に基づく腫瘍学の多くの進歩とは異なり、免疫療法はほとんどの場合、癌を治療するためのまったく新しい方法です(インターフェロンなどの非特異的免疫調節剤は約数十年前から存在しています)。
他の多くの治療法と比較して:
- 一部の免疫療法治療は、がんの種類を超えて機能する可能性があります(たとえば、黒色腫や肺がんの場合)。
- これらの治療法のいくつかは、最も進行した治療が最も困難な癌(例えば、進行期の肺癌または膵臓癌)に有効である可能性があります。
- 場合によっては、持続的な結果が得られる可能性があります。これは、腫瘍学者が永続的な反応と呼んでいます。化学療法などの固形腫瘍に対するほとんどのがん治療、およびがん細胞の特定の遺伝子変化を標的とする薬剤は限られています。癌細胞は最終的に治療に抵抗性になります。
がんの突破口
免疫療法は、米国臨床腫瘍学会によって2016年の臨床がんの進歩に選ばれました。がんとともに生きる人々にとって、この分野は、標的療法などの治療法の進歩とともに、希望を感じる理由です。未来のためだけに、しかし今日のために。
タイプ
免疫システムを「高める」治療として説明されている免疫療法を聞いたことがあるかもしれません。これらの治療法は実際にははるかに複雑です。現在承認されている、または臨床試験で評価されている方法には、次のものがあります。
モノクローナル抗体(治療用抗体)
モノクローナル抗体は、がん細胞を標的にすることで機能し、特に一部の種類のリンパ腫に対して20年以上使用されています。
治療用またはモノクローナル抗体は、微生物ではなく癌細胞を攻撃するように設計された「人工」抗体です。それらは癌細胞の表面の抗原(タンパク質マーカー)に付着し、本質的にそれらをマークします。癌細胞がそのようにタグ付けされると、免疫系の他の細胞はそれらを破壊することを知っています。
別のタイプのモノクローナル抗体は、代わりに、成長シグナルが受容体に到達するのを阻止するために、癌細胞上の抗原に付着する可能性があります。これが発生すると、成長シグナルは、癌細胞に分裂して成長するように指示するために必要なアクセスを取得できません。
モノクローナル抗体を送達する薬は次のとおりです。
- アバスチン(ベバシズマブ)
- ハーセプチン(トラスツズマブ)
- リツキサン(リツキシマブ)
- ベクチビックス(パニツムマブ)
- エルビタックス(セツキシマブ)
- ガジバ(オビヌツズマブ)
別のタイプのモノクローナル抗体は二重特異性抗体です。これらの抗体は2つの異なる抗原に結合します。 1つは癌細胞にタグを付け、もう1つはT細胞を動員して2つをまとめる働きをします。例はブリナツモマブ(ブリナツモマブ)です。
結合モノクローナル抗体
上記のモノクローナル抗体は単独で機能しますが、結合モノクローナル抗体と呼ばれる治療法では、化学療法薬、毒性物質、または放射性粒子に抗体が結合することもあります。
共役という言葉は「付着」を意味します。この状況では、添付された「ペイロード」が癌細胞に直接送られます。抗体を癌細胞の抗原に付着させ、治療を直接発生源に届けることにより、健康な組織への損傷を減らすことができます。
米国食品医薬品局(FDA)によって承認されたこのカテゴリの医薬品には、次のものがあります。
- カドサイラ(アドトラスツズマブ)
- アドセトリス(ブレンツキシマブベドチン)
- ゼバリン(イブリツモマブチウキセタン)
- オンタック(デニロイキンディフィトックス)
免疫チェックポイント阻害剤
免疫システムにはチェックとバランスがあり、パフォーマンスを上回ったり下回ったりしないようになっています。関節リウマチのような自己免疫疾患を引き起こす可能性のある前者を防ぐために、ブレーキのように機能して車を減速させる抑制性チェックポイントが免疫経路に沿ってあります。
しかし、述べたように、癌細胞はトリッキーで欺瞞的である可能性があります。彼らがこれを行う1つの方法は、免疫系を抑制または減速させる物質であるチェックポイントタンパク質を介することです。癌細胞は正常な細胞から発生するため、これらのタンパク質を作る能力があります。一部の細胞は、検出を逃れるために異常に使用する方法を見つけるだけです。その結果、タンパク質は最終的にスラミング免疫システムのブレーキ。
これに対抗するための免疫チェックポイント阻害剤。それらはこれらのチェックポイントタンパク質と結合し、ブレーキを解除することができるので、免疫系は仕事に戻り、癌細胞と戦うことができます。
現在使用されているチェックポイント阻害剤の例は次のとおりです。
- オプジーボ(ニボルマブ)
- キートルーダ(ペンブロリズマブ)
- ヤーボイ(イピリムマブ)
研究は現在、このカテゴリーで2つ以上の薬を組み合わせる利点を調査しています。たとえば、PD-1阻害剤とCTLA-4阻害剤(オプジーボとヤーボイ)を併用することは有望です。
これらの治療法は重複する可能性があることに注意することが重要です。例えば、チェックポイント阻害剤として使用される薬剤は、モノクローナル抗体でもあり得る。
養子細胞移植
免疫システムが大きな腫瘍を撃退しない理由の1つは、それが単に圧倒されていることです。最前線に10人の兵士が10万人の敵と戦うことを考えてみてください。
養子細胞移植治療は、防御力を強化する働きをします。医師はまず、腫瘍の周囲の領域からT細胞を取り除きます。 T細胞が収集されると、ラボで増殖します。それらが十分に増殖した後、それらはあなたの体に注入されます。
この治療により、黒色腫の一部の人々が治癒しました。
CART細胞療法
CAR T細胞療法は、免疫系の「調整」と考えることができます。 CARはキメラ抗原受容体の略です。キメラとは「一緒に結合する」という意味です。この治療法では、あなた自身のT細胞が収集され、CARを発現するように改変されます。
この受容体は、T細胞が癌細胞の表面にある受容体に付着してそれらを破壊することを可能にします。言い換えれば、それはあなたのT細胞が癌細胞を認識するのを助けます。
2:35CART細胞療法
2つのCART細胞療法、YescartaとKymriahがFDAの承認を受けています。
- Yescarta(axicabtagene ciloleucel)は、キメラ抗原受容体(CAR)T細胞療法であり、他の2種類以上の治療に反応しなかった、または再発した特定の種類の大細胞型B細胞リンパ腫の成人の治療に使用されます。処理。
- Kymriah(tisagenlecleucel)は、再発または難治性の急性リンパ芽球性白血病の小児患者と成人患者の両方、および2系統以上の全身療法後の特定のタイプの再発または難治性大細胞型B細胞リンパ腫の成人患者に使用されます。
がん治療ワクチン
癌ワクチンは、癌に対する免疫応答を促進する予防接種です。 B型肝炎やHPVなどの癌の予防に役立つワクチンについて聞いたことがあるかもしれませんが、癌治療ワクチンは、すでに存在する癌を攻撃するという別の目的で使用されます。
たとえば破傷風の予防接種を受けると、免疫系は少量の不活化破傷風毒素にさらされます。これを見ると、あなたの体はそれを異物として認識し、それをB細胞(Bリンパ球)に導入し、それが抗体を産生します。後で破傷風にさらされた場合、免疫システムは準備が整い、攻撃する準備ができています。
ここでのアプローチは似ています。癌ワクチンは、腫瘍細胞またはそれらが生成する物質のいずれかを使用して作成できます。
米国で使用されている癌治療ワクチンの例は、前立腺癌のProvenge(sipuleucel-T)です。癌ワクチンは現在、いくつかの癌について、また乳癌の再発を防ぐためにテストされています。
肺がんでは、CIMAvax EGFとVaxira(racotumomab-alum)の2つの別々のワクチンが、非小細胞肺がんについてキューバで研究されています。非小細胞肺がんの一部の人々の無増悪生存期間を延長することがわかっているこれらのワクチンは、米国でも研究され始めています。
治療に応じて、免疫療法薬は静脈内、経口、局所(クリーム)、または膀胱内(膀胱内)に投与することができます。
腫瘍溶解性ウイルス
腫瘍溶解性ウイルスの使用は、同様に「癌細胞のダイナマイト」と呼ばれています。多くの人がウイルスについて考えるとき、彼らは通常何か悪いことを考えます。風邪などのウイルスは、細胞に侵入して増殖し、最終的に細胞を破裂させることによって体に感染します。腫瘍溶解性ウイルスは、癌細胞に「感染」するために使用されます。この場合、このイベントの進行は有益な場合があります。
これらの治療法はいくつかの方法で機能するようです。上記に加えて、それらはまた、より多くの免疫細胞を引き付けて攻撃する抗原を血流に放出します。
Talimogene laherparepvec(T-VEC、またはImlygic)は、FDAが承認した最初の腫瘍溶解性ウイルスです。このウイルスは癌細胞と正常細胞の両方を攻撃することができますが、癌細胞とは異なり、正常細胞は生き残ることができます。
サイトカイン(免疫系モジュレーター)
免疫系モジュレーターは、長年利用されてきた免疫療法の一形態です。これらの治療法は、非特異的免疫療法と呼ばれます。言い換えれば、それらは免疫系が癌を含むあらゆる侵入者と戦うのを助けるように働きます。
これらの免疫調節物質(インターロイキン(IL)とインターフェロン(IFN)の両方を含むサイトカイン)は、免疫細胞が癌と戦う能力を高めます。
例としては、他の癌の中でも特に腎臓癌や黒色腫に使用されるIL-2やIFN-αがあります。
アジュバント免疫療法
Bacillus Calmette-Guerin(BCG)ワクチンは、現在癌の治療に承認されているアジュバント免疫療法の1つの形態です(アジュバント侵入者に対する体の免疫応答を強化する何かを意味します)。膀胱癌の治療にも使用されていますが、結核に対する保護として世界の一部の地域で使用されています。
ワクチンは、予防接種として投与される代わりに、膀胱に注射され、そこで癌と闘う反応を引き起こします。
副作用
免疫療法は特に癌に対処するため、科学者はこれらの治療が従来の化学療法薬よりも副作用が少ないことを望んでいました。ただし、すべての癌治療と同様に、免疫療法薬は、免疫療法のカテゴリーや特定の薬によって異なる副作用を引き起こす可能性があります。それらは軽度から重度の場合があります。
いくつかの副作用が含まれます:
- 皮膚の反応:皮膚は日光に敏感になる可能性があります。発赤、水疱、かゆみが一般的です。引っかいて皮膚を壊すと感染症を引き起こす可能性があります。指は特に刺激を受けやすく、指先や指の爪の周りに水ぶくれやひび割れが発生する可能性があります。
- インフルエンザ様症状:発熱、吐き気、体の痛み
- 炎症状態:結腸、肺、および心筋は刺激を受けやすい可能性があります。これは、過剰な免疫応答の兆候です。
- 筋肉痛
- 呼吸困難
- 動悸
- 浮腫(水分貯留)と体重増加
禁忌
免疫療法は非常に新しいため、危険または生命を脅かす副作用のために誰が癌治療のために免疫療法を受けるべきではないかを自信を持って示す臨床研究はまだ存在していません。しかし、医師は学んでいます。
たとえば、免疫療法は結核のリスクや重症度を高める可能性がありますが、これらの症例は非常にまれです。別のケースでは、47歳の女性が、1回の免疫療法治療を受けてから3週間後に成人発症の1型糖尿病を自然発症しました。しかし、繰り返しになりますが、これは孤立したケースでした。
適切な調査と観察のための時間が与えられれば、一般的な禁忌があれば、今後数年間で焦点が当てられるでしょう。
ベリーウェルからの一言
免疫療法の分野はエキサイティングですが、それはまだ始まったばかりであり、学ぶべきことがまだたくさんあります。開発のこの段階では、免疫療法の限界のいくつかを認識することが重要です。
とはいえ、一部の患者は肯定的な結果を得ています。あなたが癌の診断を受けた場合、あなたの腫瘍学者はあなたが免疫療法の候補者であるかどうか、もしそうなら、どの種類の候補者であるかを決定することができます。















.jpg)
.jpg)