癌は、そのすべての形態で、人々を完全に驚かせることがよくあります。そうなると、人々が診断を受けるまでに病気は後期になる可能性があり、その時までに治療の選択肢はより制限されます。がんを早期に、そして最も治療可能な段階で発見するための最良の方法の1つは、がん検診です。
スクリーニングは、患者が特定可能な症状を示す前に行われます。それらは、癌性、または時には前癌性でさえある小さな不規則性または問題を検出するのに役立ち、いくつかの種類の癌による死亡数を減らすのに効果的であることが証明されています。
利用可能なスクリーニングには多くの種類があり、年齢、性別、および個人の危険因子によって異なる可能性があることを考慮する必要があります。以下は、すべての人に最も推奨されるスクリーニングと、特に男性と女性の両方に不可欠なスクリーニングの内訳です。
ロードン/ゲッティイメージズ
皆のためのスクリーニング
一部のがん検診は、男性と女性の両方に推奨されます。具体的には、結腸がんまたは肺がんの初期兆候を検出するために設計された検査または手順です。
結腸がん
結腸直腸がんまたはがん症候群、特定の種類のポリープ、あらゆる種類の炎症性腸疾患の個人歴または家族歴がない人を含め、45歳から50歳までの結腸がんについて定期的にスクリーニングを受ける必要があります。または他の癌を治療するために腹部または骨盤の放射線を受けた個人的な病歴。
これらのカテゴリーのいずれかに該当する場合は、結腸がんのリスクが高いか高い可能性があり、推奨年齢より前にスクリーニングを開始するか、特定の種類のスクリーニングを行うか、より頻繁にスクリーニングする必要があります。あなたの医療提供者はあなたがあなたにとって何が最善であるかを決定するのを手伝うことができます。
スクリーニングは、実行される手順の種類によって決定される間隔で、75歳までの健康な人々のために行われるべきです。 75〜85歳の人は、個人の危険因子に応じてスクリーニングされる場合があります。 85歳を過ぎると、通常、手順を続行する必要はありません。
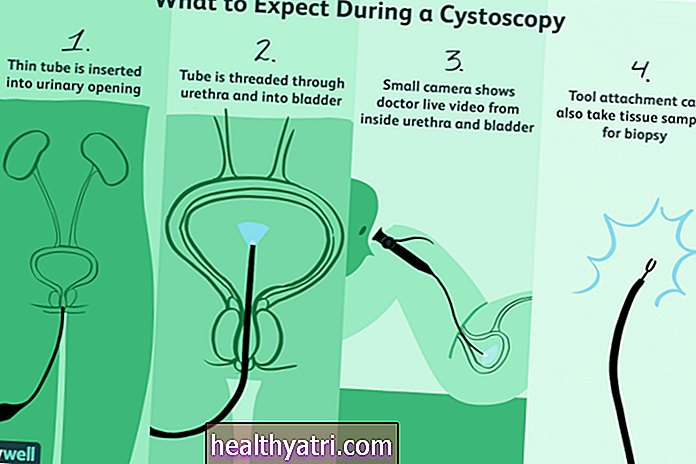
医師は、どのタイプのスクリーニング検査を受けるのが最も適切かを教えてくれます。最も一般的に行われる結腸がんのスクリーニングは、一般に、結腸と直腸の視覚的または構造的検査(結腸内視鏡検査など)と便ベースの検査の2つのカテゴリのいずれかに分類されます。
視覚的または構造的試験
結腸内視鏡検査は、実施される最も一般的な視覚検査であり、10年に1回実施する必要があります。直腸と結腸(大腸)にカメラを挿入して、がんの成長や兆候があるかどうかを医師が確認できるようにします。
その他の視覚検査には、仮想コンピューター断層撮影(CT)コロノグラフィーおよび柔軟なS状結腸鏡検査が含まれます。これらの手順は両方とも、5年間の再スクリーニングが必要です。
便ベースのテスト
便ベースの検査では、人の便の中に隠れた血液をチェックして、健康上の問題や、がんや前がんの状態を示す可能性のある細胞DNAの変化を示すことができます。これらの侵襲性の低い手順は、毎年(またはDNA検査の場合は3年ごとに)実行する必要があります。
便ベースの検査で予期しない結果が出た場合は、通常、問題の原因を特定するためにフォローアップ大腸内視鏡検査が必要です。
肺癌
55歳以上の男性または女性は、喫煙歴について、また肺がんのスクリーニングが推奨されるかどうかについて、医療提供者に相談する必要があります。肺がんは、初期段階にあると治療が容易になります。
次のすべてが当てはまる場合は、毎年肺がんのスクリーニングを受ける必要があります:
- 過去15年以内に辞めた現在または以前の喫煙者
- ヘビースモーカー(または以前はそうだった)-つまり、20パック年の喫煙歴があります(つまり、20年間は1日1パック、10年間は1日2パックなど)。
- 50〜80歳で、症状はありません
以前は、これらのスクリーニングでは通常の胸部X線が使用されていましたが、低線量CTスキャン(LDCT)の方が正確であり、近年X線に取って代わりました。スキャンは、その人が81歳になるか、15年以上喫煙しなくなるまで、どちらか早い方まで毎年推奨されます。
男性のためのスクリーニング
男性は、前立腺がんの兆候を検出するための検査を含め、どのようながん検診を受けるべきかについて医師に相談する必要があります。
前立腺がんのスクリーニングは、すべての男性に推奨されるわけではありません。ただし、男性は、前立腺がんのスクリーニングが彼らにとって特に良い考えであるかどうかについて医師に相談する必要があります。プロバイダーがスクリーニングを推奨している場合は、定期的な前立腺特異抗原(PSA)検査を受けることを勧める可能性があります。
PSAテスト
PSAテストを通じて患者の前立腺特異抗原レベルをチェックすることは、可能性のある前立腺癌をチェックする最も一般的な方法です。血液中のPSAのレベルが上昇すると、前立腺がんが発生する可能性も高くなりますが、がん細胞の存在を明確に示す特定のPSAしきい値はありません。
さまざまな要因がPSAに影響を与える可能性があります。これにより、ハードカットオフを確立するのが困難になります。
フォローアップテスト
テストが異常なPSA結果で戻ってきた場合は、他の検査が必要になる可能性があります。 1つは直腸指診(DRE)で、医師が直腸に指を挿入して、がんの可能性がある隆起やしこりを手動で感じます。
もう1つは前立腺生検で、生体組織の一部を取り出して分析のために送り出します。 PSAおよび/またはDREの結果が異常である場合、前立腺生検が次のステップとなる可能性があります。ただし、医師は泌尿器科医に相談するか、前立腺の画像検査を受けることを勧める場合もあります。
女性のためのスクリーニング
女性が受けるべきスクリーニングには、子宮頸がんと乳がんの初期兆候の検査が含まれます。
子宮頸癌
子宮頸がんを患っている25歳から65歳のすべての女性は、子宮頸がんのスクリーニングを受ける必要があります。ほとんどの種類の子宮頸がんは、ヒトパピローマウイルス(またはHPV)によって引き起こされます。
定期的なスクリーニングにより、HPVによって引き起こされた病変が癌化する前に特定でき(したがって、それらを取り除くことができます)、他のタイプの子宮頸癌を早期のより治療可能な段階で検出するのに役立ちます。受ける必要のあるスクリーニングの種類と頻度は、年齢と健康歴によって異なります。
子宮頸がんをチェックするためのスクリーニング検査には以下が含まれます:
- パパニコロウ試験:この手順では、子宮頸部細胞のサンプルを採取し、異常細胞をチェックするためにそれらを検査室に送ります。パパニコロウ試験の結果が陰性に戻った場合は、3年待ってから次の結果を得ることができます。
- HPV検査:これはパパニコロウ検査と同様に行われますが、子宮頸部細胞のサンプルはHPVの存在について検査されます。結果が正常に戻った場合は、次のスクリーニング検査まで5年待つことができるかもしれません。
- パパニコロウ試験とHPV検査:パパニコロウ塗抹標本とHPV検査の両方を同時に受ける可能性があります。両方の検査が明らかになった場合、医師はおそらく子宮頸がんのスクリーニングを受ける前に5年待つことができるとあなたに言うでしょう。
テストが異常に戻った場合は、変更の重大度と正しい治療手順を決定するために、さらにテストが必要になる場合があります。
一部の女性は多かれ少なかれ頻繁にスクリーニングを受ける必要があるかもしれません。たとえば、免疫システムの低下、HIVに感染している、または前癌病変や子宮頸癌の治療を受けたことがあるなどの特定の危険因子がある女性は、より頻繁に検査する必要があります。
同様に、子宮頸部へのアクセスや視覚化が困難なため、肥満の女性にとってスクリーニングの効果が低いといういくつかの証拠があります。がんとは関係のない理由で子宮全摘出術を受けた女性は、スクリーニングを必要としません。
乳がん
乳がん検診の推奨事項は大きく異なり、年齢や個人の危険因子に大きく依存します。ただし、一般的に、女性は乳がんのリスクのレベルと推奨事項にどのように影響するかについて医師に相談する必要があります。ふるい分け。
乳がんのリスクが平均的であると考えられる女性は、早ければ40歳から毎年のスクリーニングについて医師に尋ねる必要があります。55歳以降、女性は隔年で検査に切り替えるか、毎年のマンモグラムを継続することを選択できます。 。
個人的または強い家族歴がなく、リスクを高める遺伝子変異がなく、30歳までに放射線療法を受けたことがない場合は、平均的なリスクがあります。
乳がんのリスクが高い女性は、毎年、はるかに早い時期、通常は30歳前後でスクリーニングを開始する必要があります。これらの女性には、以下の女性が含まれます。
- 乳がんの家族歴
- 既知のBRCA1またはBRCA2遺伝子変異、または変異を伴う一等親血縁者
- 10歳から30歳までの胸部への放射線療法の病歴
- 特定の癌を発症する可能性を高める特定の症候群の病歴
女性が健康で平均余命が10年以上である限り、スクリーニングを継続する必要があります。
乳がんの最も一般的なスクリーニング検査は、定期的なマンモグラムと臨床乳房検査です。
- マンモグラムは乳房のX線写真であり、まだ物理的に感じられていない腫瘍や、乳がんを示すことがあるカルシウムの小さな斑点(微小石灰化と呼ばれる)を検出できます。 2枚のプレートが乳房組織を圧縮するため、従来のX線よりも低線量のX線で、より鮮明で正確な画像を取得できます。
- 乳房検査は、臨床的および自己管理の両方で、しこり、痛み、またはその他の予期しない変化を探すために乳房組織を徹底的に検査します。これらの検査だけではがんを検出することはできませんが、乳房組織の外観と感触に精通していると、変化がいつ発生したかをより正確に検出できます。
乳がんのリスクが高い女性は、マンモグラムに加えて、毎年乳房磁気共鳴画像法(MRI)が必要になる場合があります。患者は、乳房組織のコントラストの詳細を最大化するために造影剤を血液に注入し、特別に設計されたMRI装置を使用します。
マンモグラムの結果が異常な場合、超音波が次の診断ステップになることがよくあります。
他の種類のがん検診
卵巣がん、膵臓がん、精巣がん、甲状腺がんなど、他にも多くの種類のがん検診があります。しかし、これらのタイプの癌のスクリーニングは、それらによる死亡を減らすようには見えません。口腔がん、膀胱がん、皮膚がんのスクリーニングでは、利益とリスクを比較検討するのに十分な証拠が確立されていません。
ベリーウェルからの一言
どのようながん検診が必要かわからない場合は、医師または一次医療提供者に相談してください。彼らはあなたがあなたの個人的な危険因子とどんなスクリーニングがあなたにとって有益であるかもしれないかをよりよく理解するのを助けることができます。

.jpg)




-side-effects.jpg)














-can-tell-you.jpg)