bowdenimages / iStockphoto /ゲッティイメージズ
肥大型心筋症(HCM)は、心筋が厚くなり、正常に血液を送り出すことができなくなる比較的一般的な状態です。 HCMのほとんどの人は、症状がないか、その状態が日常生活に支障をきたしていることに気づきます。症候性のHCMを患っている人は、通常、息切れ(呼吸困難)、胸痛、および不整脈を経験します。肥大型心筋症を検出するには、画像検査が必要です。一度診断されると、心臓を強化して保護するためのライフスタイル対策と薬で管理できます(ただし治癒はしません)。まれに、心不全や突然死の危険性があります。
HCMは女性よりも男性に多く見られ、通常は30代になるまで発見されませんが、症状は誰にでも、どの年齢でも現れる可能性があります。一般人口の485人に平均1人がHCMを患っています。
症状
肥大型心筋症の人の大多数は症状を経験していません。そうする人は、年をとるにつれてそれらを経験する可能性があります。
HCMの潜在的な症状は次のとおりです。
- 運動中、横になっているとき(起座呼吸)、または睡眠中に突然息切れ(発作性夜間呼吸困難)
- 狭心症(胸痛)
- 動悸
- 立ちくらみ
- 倦怠感
- 足首の浮腫(腫れ)
- 失神(失神)
合併症
HCMでは、心室の筋肉壁(心臓の下室)が異常に厚くなります。これは肥大と呼ばれる状態です。これにより、心筋が異常に機能します。重度の場合、肥大は心不全や心不整脈を引き起こす可能性があります。
肥大が極端になると、心室がゆがみ、僧帽弁の機能が妨げられ、大動脈弁の下に閉塞が生じ、心臓を通る血流が妨げられる可能性があります。肥大型心筋症は多くの心臓の健康問題に関連しており、そのほとんどが心不全につながる可能性があります。
拡張機能障害
拡張機能障害とは、心室の筋肉の異常な硬直を指し、各拍動の間に心室が血液で満たされるのをより困難にします。 HCMでは、肥大自体が少なくともある程度の拡張機能障害を引き起こします。重度の場合、拡張機能障害は心不全、倦怠感、および重度の息切れにつながる可能性があります。比較的軽度の拡張機能障害でさえ、HCMの患者が心不整脈、特に心房細動に耐えることをより困難にします。
左心室流出路閉塞(LVOT)
LVOTでは、大動脈弁のすぐ下の心筋が肥厚すると、弁下狭窄症と呼ばれる部分的な閉塞が生じ、心拍ごとに左心室が血液を排出する能力が妨げられます。この状態は、
僧帽弁逆流
僧帽弁逆流では、左心室が拍動すると僧帽弁が正常に閉じることができず、血液が左心房に逆流(「逆流」)します。 HCMでは、これは心室の収縮方法の歪みが原因で発生します。
心筋の虚血
肥大型心筋症の結果として起こる虚血(酸素欠乏)では、冠状動脈自体が完全に正常であっても、心臓が非常に厚くなり、筋肉の一部が十分な血液を受け取れないようになります。これが発生すると、狭心症が発生する可能性があり(特に労作時)、心筋梗塞(心筋の死)も発生する可能性があります。
サドンデスは、HCMの最も深刻な潜在的な合併症です。これは通常、心室性頻脈または心室細動が原因です。
原因
この状態は、心筋が厚く硬くなる原因となるいくつかの遺伝子変異の1つによって引き起こされます。
HCMは、閉塞性または非閉塞性のいずれかになります。閉塞性HCMでは、心臓の2つの下部チャンバー間の壁(中隔)が厚くなります。ポンプ室の壁も硬くなり、左心室から大動脈への血流を遮断または減少させる可能性があります。 HCMを持つほとんどの人はこのタイプを持っています。
邪魔にならないHCMでは、心臓の主なポンプ室が硬化します。これにより、心室が取り込んだり排出したりできる血液の量が制限されますが、血流は遮断されません。
HCM患者のほぼ半数では、遺伝性疾患はまったく遺伝しませんが、自然発生的な遺伝子変異として発生します。この場合、患者の両親と兄弟はHCMのリスクが高くなりません。しかし、この「新しい」突然変異は次世代に受け継がれる可能性があります。
HCMは女性よりも男性に多く見られます。新生児から高齢者まで誰でも症状を示すことができますが、人々はしばしば30代でこの状態を発見します。研究によると、一般人口の485人に1人がHCMを患っています。
診断
この状態を診断する方法はいくつかあります。
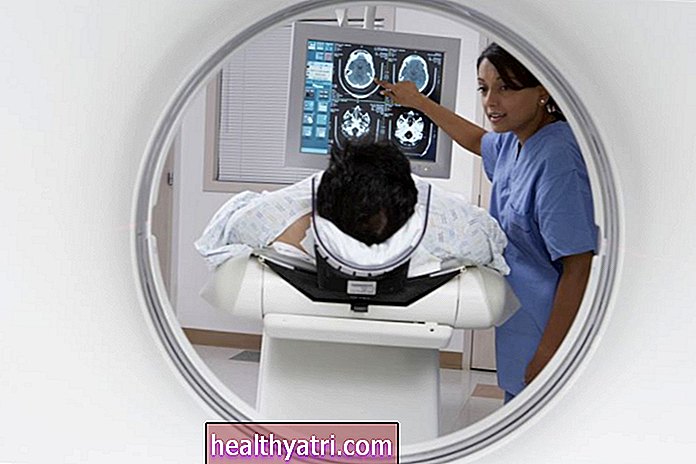
- 心臓の磁気共鳴画像法(MRI)は、HCMを診断するための最良の方法と考えられています。 MRIスキャナーは、強力な磁石と電波を使用して心筋の画像を作成し、医師が心筋の機能を確認できるようにします。
- 心エコー検査では、音波(超音波)を使用して心臓の厚さの異常を検出し、心室と弁が血液を送り出しているかどうかを確認します。心エコー検査は、人がトレッドミルで歩いたり走ったりしているときに実行されることがあります。これは「ストレステスト」と呼ばれます。
- 心電図(ECG)は、左心室肥大を明らかにすることができます。電極に取り付けられた粘着パッドが心臓に配置され、心臓からの電気信号を測定するために脚に配置されることもあります。 ECGは、異常な心臓のリズムと心臓の肥厚の兆候を示すことがあります。場合によっては、ホルターモニターと呼ばれるポータブルECGが必要になります。このデバイスは、心臓の活動を1〜2日間継続的に記録します。このテストは、若いアスリートのHCMを探すためのスクリーニングツールとして使用されることがあります。
HCMは遺伝的状態であるため、HCMと診断された人の家族は、ECGと心エコー検査を受ける必要があります。
処理
HCMは治癒することはできませんが、ほとんどの場合、制御することができます。ただし、HCMの管理は非常に複雑になる可能性があり、HCMが原因で症状が出た場合は、心臓専門医がフォローする必要があります。
肥大型心筋症の管理に使用される治療法には、次のものがあります。
- ベータ遮断薬—心拍数を低下させ、心臓の負荷を軽減する薬
- カルシウム遮断薬—HCM患者の症状を軽減し、運動耐容能を改善することが示されている薬
- 心臓のリズムを制御するためのアミオダロンなどの抗不整脈薬
- 不整脈の結果として形成される可能性のある血栓の可能性を減らすためのヘパリンやワルファリンなどの抗凝固剤
- アルコール中隔切除術。エタノール(アルコールの一種)をチューブから小動脈に注入し、心筋の肥厚した領域に血液を供給して、そこで細胞を死滅させ、組織を収縮させます。
- 中隔筋切除術。左心室に膨らんでいる肥厚した中隔の一部を切除する開心術です。これは一般的に、閉塞性HCMと重度の症状があり、若く、または薬がうまく機能していない人にのみ考慮されます。
- 植込み型除細動器(ICD)、ペースメーカー、または心臓再同期療法装置(投薬が役に立たない場合)
- 心臓移植—進行した末期疾患のHCM患者では、この手順により、人の罹患した心臓を健康なドナーの心臓に置き換えることができます。
HCMは、若いアスリートの突然死の一般的な原因です。 HCMを患っている人は、極端な運動や競争運動の前に医師に連絡する必要があります。突然死のリスクが高いHCMの患者には、植込み型除細動器を強く検討する必要があります。
HCMとの生活
HCMと診断された場合は、病気の重症度に応じて、いくつかのライフスタイルの調整が必要になる場合があります。
- 激しい運動、特に激しい競争の激しいスポーツや重いウェイトリフティングは避けてください。
- 脱水症状はHCMを悪化させる可能性があるため、水分補給を十分に行ってください。
- 推奨量を超える飲酒は心臓に損傷を与え、高血圧につながる可能性があるため、飲酒を減らしてください。
- 体重の変化を監視する:突然の体重増加は、服用している可能性のある薬によって引き起こされる体液貯留によって引き起こされる可能性があります。
- あなたの状態を監視するために定期的な検査を受けてください。
- 狭心症の可能性を減らすために、重い食事の後にセックスをすることは避けてください。また、性行為の開始時にエネルギッシュになりすぎないようにする必要があります。
- 喫煙をやめると、冠状動脈疾患を発症する可能性が高くなります。
ベリーウェルからの一言
HCMの診断はあなたがあなたの人生を生きることを止める必要はありません。ほとんどの場合、HCMは比較的良性の病気であり、患者の約3分の2が重大な問題なしに通常の寿命を経験しています。この病気を認識し、医師の助けを借りて慎重に管理している場合は、何もする必要はありません。あなたが充実した活動的な生活を送ることを妨げます。



.jpg)