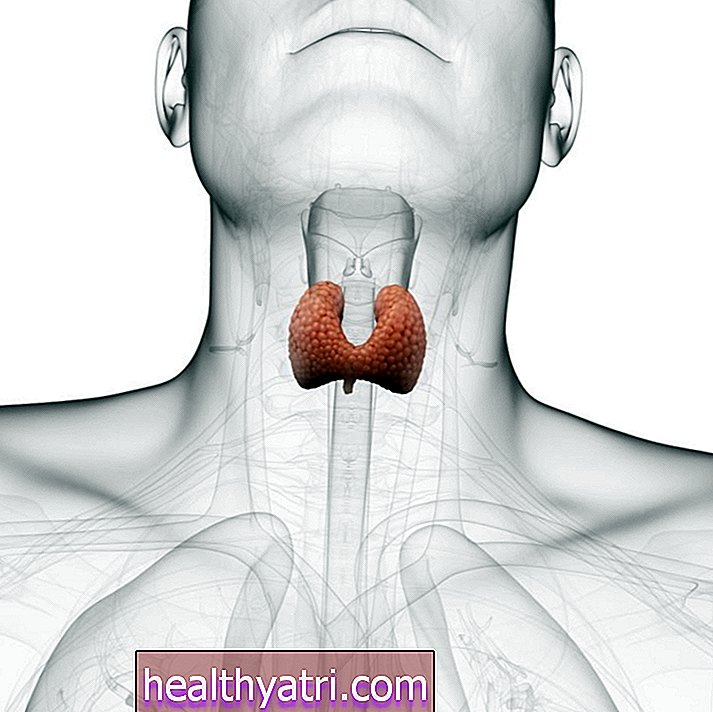
甲状腺疾患があると、妊娠した後の治療計画だけでなく、生殖能力にも影響を与える可能性があります。甲状腺は、甲状腺ホルモンであるトリヨードサイロニン(T3)とチロキシン(T4)の産生を調節するため、妊娠中は非常に重要です。これらは両方とも、赤ちゃんの脳と神経系の発達に重要な役割を果たします。
甲状腺疾患と診断された場合は、妊娠中ずっと定期的に監視する必要があります。甲状腺の症状があるが診断されていない場合は、適切に監視および治療して、あなたと赤ちゃんの両方を健康に保つことができるように、医師に知らせることが重要です。
ベリーウェル/エミリーロバーツ潜在的な不妊治療の課題
良好な甲状腺機能は、健康な生殖システムに不可欠であるだけでなく、妊娠を成功させ、妊娠を通じて繁栄し、健康な赤ちゃんを産む能力にも不可欠です。 American Thyroid Association(ATA)は、甲状腺刺激ホルモン(TSH)のレベルをチェックして、甲状腺疾患を除外または診断することを推奨しています。TSHは、甲状腺刺激ホルモン(TSH)によって生成されるホルモンです。 T3とT4の産生を誘発する下垂体。
甲状腺疾患が診断されていない、治療されていない、または治療が不十分な場合に遭遇する可能性のあるいくつかの一般的な課題があります。
不妊治療の課題「無排卵周期」と呼ばれる、体が卵子を放出しない月経周期があるリスクは高くなります。
無排卵周期の間はまだ月経がありますが、受精のために放出される卵子がないため、妊娠することはできません。
無排卵周期を特定する1つの方法は、排卵周辺で発生する特定のホルモンの急増を測定する排卵予測キットを使用することです。また、排卵を示す可能性のある兆候を特定するために、温度チャートを含む手動または電子的な生殖能力モニタリング方法を使用することもできます。
ありがたいことに、甲状腺の状態を適切に診断して治療することで、無排卵周期のリスクを減らすことができます。甲状腺機能が安定した後も無排卵周期が続く場合は、他にも考えられる原因があります。とりわけ、授乳、閉経周辺期の変化、副腎機能障害、食欲不振、卵巣の問題、および多嚢胞性卵巣症候群(PCOS)のような医師。
不妊治療の課題月経周期の黄体期に欠陥があるリスクが高くなります。
黄体期が短すぎると、受精卵は着床する前に月経血で排出されてしまいます。
短い黄体期は、多くの場合、基礎体温(BBT)をグラフ化することで識別できます。場合によっては、医師が卵胞刺激ホルモン(FSH)、黄体形成ホルモン(LH)、およびプロゲステロンのレベルもテストすることがあります。
黄体期の欠陥を不妊症や流産の原因として指摘することは、それらを診断することが難しいため、いくぶん議論の余地があります。このため、黄体期の欠陥が生殖能力の問題を引き起こすことを明確に示す十分な証拠は見つかりませんでしたが、これまでの研究では、黄体期の欠陥が役割を果たす可能性が高いことが示されています。
適切な甲状腺の診断と治療は、一部の女性の黄体期の欠陥を解決する可能性がありますが、他の女性では、健康な子宮内膜を作るために必要な不十分なプロゲステロンが原因である可能性があります。これらの場合、補足のプロゲステロンは何人かの女性が健康な妊娠と赤ちゃんを持ち続けるのを助けました。
不妊治療の課題高プロラクチン血症のリスクが高くなります。つまり、乳汁産生の促進に関与するホルモンであるプロラクチンのレベルが上昇します。
高プロラクチン血症は、不規則な排卵や無排卵周期など、生殖能力に多くの影響を与える可能性があります。
視床下部は甲状腺刺激ホルモン放出ホルモン(TRH)を産生し、それが下垂体を誘発してTSHを産生し、甲状腺を刺激してより多くの甲状腺ホルモンを産生します。甲状腺が適切に機能していない場合、高レベルのTRHが生成される可能性があり、それにより下垂体もより多くのプロラクチンを放出する可能性があります。
母乳育児中の女性では、乳汁産生を刺激するために生成される高レベルのプロラクチンも妊娠を防ぐのに役立つことが多く、プロラクチンレベルが高すぎて妊娠しようとしているときに生殖能力の問題が発生する理由を示しています。
高プロラクチン血症を理解する月経周期と生殖能力の兆候をグラフ化するとともに、プロラクチンレベルを測定する血液検査を受けることで、医師が高プロラクチン血症を診断するのに役立ちます。適切な甲状腺の診断と治療でプロラクチンの問題が解決しない場合は、ブロモクリプチンやカベルゴリンなどのいくつかの薬が処方されることがあります。これは、プロラクチンレベルを下げ、周期と排卵を正常に戻すのに役立ちます。
不妊治療の課題甲状腺疾患は、閉経周辺期および閉経期の早期発症につながる可能性があります。
更年期障害は、40歳になる前または40代前半に発生する可能性があり、出産可能年齢が短くなり、若い年齢で生殖能力が低下します。
閉経前のホルモンレベルが低下する時間枠である閉経期は、10年も続く可能性があります。また、米国では、月経が完全になくなると、閉経の平均年齢は51歳になります。つまり、甲状腺疾患がある場合、30歳前後で症状が出始める可能性があります。
閉経周辺期の変化を経験している場合は、卵巣予備能、FSH、LH、およびその他のホルモンの評価を含む完全な生殖能力評価を医師が実施して、生殖能力の状態を評価することができます。調査結果に基づいて、医師は、あなたが自然受胎の候補者であるかどうか、または生殖補助医療が必要かどうかについて推奨する場合があります。
あなたの世話をする
あなたの不妊治療医があなたの甲状腺の問題の上にいると思い込まないでください。驚いたことに、一部の不妊治療の医師や診療所は、先入観、生殖補助医療(ART)、または妊娠初期の甲状腺検査や甲状腺疾患の管理にあまり注意を払っていません。甲状腺に精通した不妊治療医を選び、甲状腺疾患が健康な妊娠を妨げないようにするための計画を立ててください。
甲状腺と不妊症の関係妊娠中のスクリーニング
一般に、妊娠中の甲状腺疾患を管理するためのATAのガイドラインによれば、妊婦の普遍的な甲状腺スクリーニングは正当であるとは考えられていません。ただし、ATAは、妊娠中の女性が次の危険因子のいずれかを持っている場合、TSHレベルをチェックすることを推奨しています:
- 甲状腺機能障害の個人歴
- 甲状腺疾患の現在の兆候または症状
- 甲状腺疾患の家族歴
- 甲状腺腫(甲状腺の腫れ)
- 甲状腺抗体の上昇に対する陽性検査
- 甲状腺手術または頸部または頭部の放射線療法の病歴
- 1型糖尿病
- 不妊症、流産、または早産の病歴
- 白斑、副腎不全、副甲状腺機能低下症、萎縮性胃炎、悪性貧血、全身性硬化症、全身性エリテマトーデス、シェーグレン症候群など、自己免疫性甲状腺疾患に関連することが多いその他の自己免疫疾患
- 40を超えるボディマス指数(BMI)として定義される病的肥満
- 30歳以上
- 不整脈に対するコルダロン(アミオダロン)による治療の歴史
- リチウムによる治療の歴史
- 医療検査における造影剤としてのヨウ素への最近の曝露
- ヨウ素が不足していると考えられている地域に住んでいる
甲状腺ホルモンの変化
甲状腺ホルモンは、発達中の赤ちゃんの神経学的および脳の発達に不可欠です。甲状腺疾患のない女性でも、妊娠は甲状腺にストレスを与え、甲状腺ホルモンT3とT4の産生をほぼ50%増加させます。この理由は、最初の学期の間、赤ちゃんはまだそれ自身のホルモンを生成することができる甲状腺を発達させているので、彼または彼女は胎盤を通して供給されるあなたの供給に完全に依存しているからです。
約12〜13週間後、赤ちゃんの甲状腺が発達し、赤ちゃんは甲状腺ホルモンを産生するだけでなく、胎盤を介して甲状腺ホルモンを摂取し続けます。あなたが妊娠しているとき、甲状腺ホルモンの需要の増加はあなたの赤ちゃんが生まれるまで続きます。
追加の甲状腺ホルモン産生により、甲状腺が約10%成長することがよくありますが、これは通常は目立ちません。ただし、場合によっては、医師が甲状腺腫(甲状腺腫)のこの腫れを見たり感じたりすることがあります。
甲状腺腫の概要正常な甲状腺機能は妊娠中に異なるため、TSHレベルは、医師が血液検査で監視する第1トリメスターから第3トリメスターに進むにつれて変化する可能性があります。その中で最も重要なのは、血液中の甲状腺刺激ホルモンのレベルを測定するTSHテストです。
理想的には、甲状腺疾患は受胎前に診断され、適切に治療されるべきです。また、甲状腺機能低下症の治療を受けて妊娠を計画している場合は、妊娠する前に、妊娠をできるだけ早く確認し、妊娠したらすぐに甲状腺ホルモン補充の投与量を増やす計画を立てる必要があります。確認済み。
妊娠中の問題
甲状腺の状態の種類が異なれば、妊娠中の甲状腺の管理に関しても問題が異なります。
甲状腺機能低下症
妊娠中に甲状腺が維持できない場合、TSHレベルは甲状腺機能低下症(甲状腺機能低下症)状態を示し、甲状腺機能低下症の状態で上昇します。治療せずに放置したり、治療が不十分な場合、甲状腺機能低下症は流産、死産、早産、発達障害、運動障害を引き起こす可能性があります。 ATAの推奨事項は、妊娠する前に、医師が甲状腺ホルモン補充薬の投与量を調整して、TSHが2.5 mIU / L未満になるようにし、妊娠初期のTSH上昇のリスクを下げることです。
あなたは実際にあなたの妊娠中にあなたの甲状腺薬の投与量を40%から50%増やす必要があるかもしれません。実際、ATAによると、甲状腺機能低下症の妊婦の50%から85%は線量を増やす必要があり、これは放射性ヨウ素治療または甲状腺手術を受けた場合に起こりやすくなります。
妊娠中にシントロイド(レボチロキシン)を使用すると、甲状腺の天然のチロキシン(T4)ホルモンを模倣するため、赤ちゃんにとって安全です。
ATAガイドラインによると、甲状腺ホルモンの補充量の増加は、妊娠していると思ったらすぐに自宅で開始し(医師に指示を求めてください)、16〜20週間程度まで継続します。その後、甲状腺ホルモンのレベルは通常高くなります。配達までプラトー。
TSHが良好なレベルにあることを確認するために、妊娠前半は4週間ごとに、その後は26週から32週の間に甲状腺検査が必要になります。出産後、出産日から6週間後のフォローアップモニタリングにより、投薬量を妊娠前のレベルに減らす必要があります。
橋本病
橋本甲状腺炎としても知られる橋本病は、甲状腺を攻撃して徐々に破壊する自己免疫疾患です。甲状腺機能低下症は橋本病の一般的な結果であるため、甲状腺機能低下症の場合は、上記と同じ治療計画が必要になります。
とはいえ、特に橋本病によく見られる甲状腺抗体がある場合は、TSHレベルを2.5 mlU / L未満に保つようにさらに注意を払う必要があります。 TSHレベルが高いほど、流産のリスクが高くなります。甲状腺抗体も持っている場合、2014年に発表された研究では、TSHレベルが2.5 mIU / Lを超えると、流産のリスクがさらに大幅に高まることが示されています。
橋本病の治療法甲状腺機能亢進症
妊娠中にTSHレベルが通常よりも低い場合、これは甲状腺が過剰に活動していることを示しているため、医師は甲状腺機能亢進症の原因を特定するためにあなたを検査する必要があります。妊娠悪阻(重度のつわりを引き起こす妊娠状態)、グレーブス病(甲状腺機能亢進症の最も一般的な原因である自己免疫性甲状腺障害)、または甲状腺結節に関連する一時的な症例である可能性があります。
甲状腺機能亢進症の診断方法妊娠中の甲状腺機能亢進症は、ほとんどの場合、バセドウ病または一時的な妊娠性甲状腺機能亢進症のいずれかによって引き起こされるため、医師はこれら2つを区別する必要があります。妊娠中の甲状腺機能亢進症は、赤ちゃんにリスクをもたらすためです。医師は、甲状腺機能亢進症の原因を特定するために、病歴、身体検査、臨床徴候と症状、および血液検査に頼る必要があります。
嘔吐していて、甲状腺機能亢進症の既往歴がなく、甲状腺機能亢進症の症状は一般に軽度であり、バセドウ病に伴う甲状腺の腫れや眼球突出の形跡がない場合、医師はおそらく甲状腺機能亢進症を引き起こします一時的な妊娠性甲状腺機能亢進症に。妊娠悪阻では非常に高いhCGレベルがしばしば見られ、一時的な甲状腺機能亢進症を引き起こす可能性があるため、妊娠ホルモンであるヒト絨毛性ゴナドトロピン(hCG)のレベルの上昇をチェックする血液検査でもこの診断を確認できます。
明確でない場合は、医師が探しているものに応じて、総チロキシン(TT4)、遊離チロキシン(FT4)、総トリヨードサイロニン(TT3)、および/またはTSH受容体抗体(TRAb)のレベルをチェックできます。ために。これらの血液検査は通常、甲状腺機能亢進症の原因を絞り込んで、医師が甲状腺機能亢進症を適切に治療できるようにします。
治療の重要性
妊娠していて、バセドウ病や甲状腺結節が原因で甲状腺機能亢進症になった場合は、すぐに治療を開始する必要があります。甲状腺機能亢進症を治療せずに放置すると、高血圧、甲状腺クリーゼ、うっ血性心不全、流産、早産、低出生体重、さらには死産を引き起こす可能性があります。妊娠中および非妊娠中の患者の場合、治療は通常、抗甲状腺薬の服用から始まります。
甲状腺機能亢進症の治療方法すでに低用量の抗甲状腺薬で治療されており、甲状腺機能が正常である場合、少なくとも赤ちゃんが最も影響を受けやすい最初の学期中に、医師があなたを薬から外すことがあります。甲状腺機能が正常である限り、TSHとFT4またはTT4を、第1トリメスターでは1〜2週間ごとに、第2および第3トリメスターでは2〜4週間ごとにチェックするように注意深く監視する必要があります。
そうでなければ、あなたが新たに診断された場合、あなたは抗甲状腺薬を非常に長い間服用していないか、甲状腺中毒症(あなたのシステムに甲状腺ホルモンが多すぎることから生じる状態)を発症するリスクが高いです、あなたの投与量は、無料のT4を正常範囲の上限またはそのすぐ上に保ちながら、抗甲状腺薬の可能な限り低い投与量になるように調整される可能性があります。これらの薬はあなたよりも赤ちゃんにとってより強力であるため、これは赤ちゃんを過度の曝露から保護します。
妊娠の最初の16週間に選択される抗甲状腺薬は、プロピルチオウラシル(PTU)です。これは、メチマゾール(MMI)が、赤ちゃんに先天性欠損症を引き起こすリスクが高い(小さいながらも)ためです。
現在MMIを使用している場合は、医師がPTUに切り替える可能性があります。 16週間後にどちらが良いかは不明であるため、この時点でまだ抗甲状腺薬が必要な場合は、医師が判断を下す可能性があります。
両方のタイプの抗甲状腺薬に対してアレルギーまたは重篤な反応がある場合、甲状腺機能亢進症を制御するために非常に高用量が必要な場合、または治療にもかかわらず甲状腺機能亢進症が制御されない場合は、甲状腺切除術(甲状腺手術)が推奨される場合があります。甲状腺切除術に最適な時期は、赤ちゃんを危険にさらす可能性が最も低い第2学期です。
甲状腺手術が必要な理由赤ちゃんへのリスクがあるため、妊娠中または妊娠している可能性がある場合は、放射性ヨード(RAI)治療を絶対に受けないでください。また、RAIを経験したことがある場合は、治療後少なくとも6か月は妊娠を延期する必要があります。
バセドウ病
活動性のバセドウ病を患っている場合でも、過去に発症した場合でも、赤ちゃんは子宮内(胎児)または出生後(新生児)に甲状腺機能亢進症または甲状腺機能低下症を発症するリスクが高くなります。これらのリスクに影響を与える可能性のある要因には、次のものがあります。 :
- 妊娠中の甲状腺機能亢進症の管理が不十分で、赤ちゃんに一過性の中枢性甲状腺機能低下症を引き起こす可能性があります
- 胎児および新生児の甲状腺機能低下症につながる可能性のある高用量の抗甲状腺薬を服用している
- 妊娠の後半に高レベルのTSH受容体抗体(TRAb)があり、胎児または新生児の甲状腺機能亢進症を引き起こす可能性があります
ATAは、次のシナリオで妊婦のTRAbレベルをテストすることを推奨しています:
- あなたは放射性ヨウ素による治療またはバセドウ病の手術を受けました
- 妊娠していることがわかったとき、抗甲状腺薬を服用していました
- 妊娠中は抗甲状腺薬を服用する必要があります。その場合、TRAbレベルを定期的にチェックする必要があります。
TRAbが存在する場合、グレイブスの活動性甲状腺機能亢進症の患者の95%がそうであるように、レベルが高くなりすぎると、これらの抗体が胎盤を通過して赤ちゃんの甲状腺に影響を与える可能性があります。正常値の上限の3倍を超えるTRAb値は、赤ちゃんのフォローアップのマーカーと見なされます。理想的には、母体胎児医学を専門とする医師が関与します。
最初の学期中にTRAbレベルが上昇した場合、医師は妊娠中ずっとTRAbレベルを注意深く監視する必要があります。そうすることで、あなたと赤ちゃんの両方へのリスクを最小限に抑えるように治療を調整できます。
TRAbレベルが上昇したままの場合、および/または甲状腺機能亢進症が十分に管理されていない場合は、複数の超音波検査を実施することがあります。これらは、成長の遅さ、心拍数の速さ、うっ血性心不全の症状、甲状腺の肥大など、発育中の赤ちゃんの甲状腺機能障害の証拠を探す必要があります。
あなたがバセドウ病の新しい母親である場合、あなたの新生児は新生児/先天性甲状腺機能亢進症と甲状腺機能低下症について評価されるべきであり、それは新生児に深刻な影響を及ぼします。実際、ATAは、すべての新生児が生後2〜5日で甲状腺機能障害についてスクリーニングされることを推奨しています。
乳児の先天性甲状腺機能低下症甲状腺結節
ありがたいことに、甲状腺結節の大部分は癌性ではありません。 ATAは、甲状腺結節のある妊婦にTSHレベルを測定し、超音波を取得して結節の特徴を判断し、成長を監視するようにアドバイスしています。
甲状腺髄様癌または多発性内分泌腺腫症(MEN)2の家族歴がある場合は、医師がカルシトニンレベルを調べることもありますが、この測定が実際にどれほど役立つかについては陪審員がまだ出ていません。
また、特にTSHレベルが通常より低くない場合は、結節の穿刺吸引生検(FNA)が行われることもあります。結節があり、TSHが正常値を下回っている場合、医師は赤ちゃんが生まれるまでFNAを延期することがありますが、妊娠中は安全であると考えられているため、いつでもFNAを行うことができます。
甲状腺結節が甲状腺機能亢進症を引き起こしている場合は、抗甲状腺薬による治療が必要になる場合があります。これは、甲状腺機能亢進症の他の人と同じように実行されます。医師は、赤ちゃんへのリスクを最小限に抑えるために、FT4またはTT4を通常の範囲よりもいくらか上に保つために可能な限り低い用量であなたを配置します。
甲状腺癌
がん性甲状腺結節が第1または第2トリメスター中に発見された場合、特に最も一般的なタイプである乳頭状甲状腺がんに関連する場合、医師は超音波を使用してがんを綿密に監視し、がんがどのように成長するかを確認する必要があります。妊娠24週から26週までにかなりの成長がある場合は、それを取り除くために手術が必要になる場合があります。
がんが安定している場合、または妊娠の後半に発見された場合、医師は赤ちゃんが生まれてから手術を受けるまで待つことを勧めるでしょう。
未分化甲状腺がんまたは甲状腺髄様がんの場合、ATAは即時手術を真剣に検討することを推奨しています。
どんな種類の甲状腺がんでも、まだ服用していない場合は、医師が甲状腺ホルモン補充薬を服用し、妊娠前と同じ目標範囲内にTSHを保つように注意深く監視します。
甲状腺癌ヨウ素の必要性
食事中のヨウ素は、あなたの体が甲状腺ホルモンを産生するための重要な構成要素です。前に説明したように、妊娠すると、甲状腺のサイズが大きくなり、母親と赤ちゃんの両方のニーズを満たすために、より多くの甲状腺ホルモンを作り始めます。 2009年の調査によると、甲状腺ホルモンの産生を増加させるには、妊娠中に毎日50%多くのヨウ素が必要であることが示されています。
妊娠中の女性は毎日約250mcgのヨウ素を摂取する必要があります。米国の出産可能年齢の女性の大多数はヨウ素欠乏症ではありませんが、これは軽度から中等度のヨウ素欠乏症を持っている可能性が最も高いグループでもあります。
誰がヨウ素欠乏症のリスクがあるかを特定するのは難しいため、ATA、内分泌学会、奇形学会、および米国小児科学会はすべて、妊婦が毎日150mcgのヨウ化カリウムサプリメントを摂取することを推奨しています。理想的には、これは3か月から開始する必要があります。妊娠前で、母乳育児を通して最後に。
例外:甲状腺機能低下症のためにレボチロキシンを服用している場合は、ヨウ素サプリメントは必要ありません。
不可解なことに、多くの処方薬や市販の出生前ビタミンにはヨウ素が含まれていないため、ラベルを注意深く確認してください。そうするものでは、ヨウ素は通常、昆布またはヨウ化カリウムのいずれかからのものです。昆布に含まれるヨウ素の量は大きく異なる可能性があるため、ヨウ化カリウムで作られたサプリメントを選択してください。
甲状腺の健康におけるヨウ素の役割ベリーウェルからの一言
甲状腺疾患は妊娠する能力と妊娠自体に影響を与える可能性がありますが、子供を持つことは産後甲状腺炎を引き起こす可能性もあります。適切に管理されていることを確認するために、妊娠後も甲状腺を注意深く監視し続けることが重要です。












.jpg)