心房細動は、急速で不規則な心拍を特徴とする心調律障害です。これは、最も一般的に診断される心調律異常です。通常、症状は最小限に抑えられますが、心房細動は健康上のリスクです。脳卒中リスクの増加と関連しており、7回に1回の脳卒中を占めています。
2019年に、米国心臓病学会、米国心臓協会の臨床診療ガイドラインに関するタスクフォース、および心臓リズム学会(AHA / ACC / HRS)は、関連する生活の質の懸念に対処することを目的とした心房細動ガイドラインの焦点を絞った更新を公開しました。状態と脳卒中のリスクを軽減します。
更新された推奨事項は、心房細動の管理のための抗凝血剤、介入手順、およびライフスタイル戦略の使用について述べています。さらに、この声明は、心房細動を特定する可能性を高める可能性のある診断上の考慮事項を提唱しています。
ゲッティイメージズ/ FGトレード
米国疾病予防管理センター(CDC)は、アメリカでは270万人から610万人が心房細動を患っていると推定しています。
ライフスタイル
更新されたガイドラインは、心房細動を患っており、この状態の健康への悪影響の可能性を減らすために個人的な行動を取りたい人々に方向性を提供します。
肥満度指数(BMI)が27を超える太りすぎまたは肥満の人には、構造化された体重管理プログラムが推奨されます。心房細動の管理と組み合わせると、体重減少が長期的な結果を改善することがわかっています。
さらに、アルコールとタバコの使用を減らし、睡眠時無呼吸、高血圧、高脂血症、耐糖能異常を特定して治療することで、心房細動の健康状態も改善します。
血液希釈剤
心房細動の不整脈は、心臓に血栓を形成させる可能性があります。これらの血栓は、脳に移動すると脳卒中を引き起こす可能性があり、そこで血流を妨げる可能性があります。
抗凝血剤は心房細動治療の主力です。これらの薬は心臓のリズムに影響を与えませんが、血栓の形成を防ぎ、脳卒中のリスクを大幅に減らします。
AHA / ACC / HRSの最新情報によると、心房細動を管理するために抗凝固薬の一種である抗凝固薬を開始するかどうかの決定は、リズム異常が持続するか断続的であるかに依存するべきではありません。
断続的(「発作性」)および持続性(「慢性」)心房細動の両方が、特定の患者の脳卒中のリスクを大幅に増加させます。
非ビタミンK経口抗凝固薬(NOAC)
エドキサバンは、脳卒中予防に有益な非ビタミンK経口抗凝固薬(NOAC)として、アピキサバン、ダビガトラン、およびリバロキサバンに追加されました。これらは、血栓形成に関与する酵素であるトロンビンを阻害することによって機能する比較的新しい抗凝固剤です。
心房細動のある人が冠状動脈ステントを持っている場合、1つの抗凝血剤では不十分な場合があり、プラスグレル(クロピドグレル)、エフィエント、ブリリンタなどの抗血小板薬がNOACに追加される場合があります。
NOACを開始する前に腎臓と肝機能を検査する必要があり、NOACを服用する場合は、これらの検査を毎年繰り返す必要があります。
声明によると、NOACは、ビタミンK(ビタミンKの作用を防ぐことによって作用する抗凝固剤)であるクマジン(ワルファリン)よりも心房細動を管理するためのより良い選択であると考えられています。助けます体内に血栓を形成します)。
ワルファリンとNOACの主な違いは、NOACの抗凝固効果は予測可能であり、数日ごとに監視する必要がないのに対し、ワルファリンの効果は血液検査で頻繁に監視する必要があることです。さらに、ワルファリンは多くの薬と相互作用し、さらにはいくつかの食品。
ただし、ワルファリンがNOACよりも抗凝固療法のより良い選択肢と見なされる場合があります。これらには以下が含まれます:
- 人工心臓弁を心臓に外科的に配置したこと
- 中等度から重度の僧帽弁狭窄症
- クレアチニンクリアランスが15ミリリットル/分(ml /分)を超える進行性腎疾患
- CHA2DS2スコアが男性の場合は2以上、女性の場合は3以上。このスコアは、うっ血性心不全、高血圧、年齢(65 = 1ポイント以上、75 = 2ポイント以上)、糖尿病、以前の脳卒中/一過性脳虚血発作(2ポイント)のポイントで計算されます。
抗凝血剤の逆転
抗凝血剤は心房細動のある人の脳卒中予防の重要な部分ですが、これらの薬は出血のリスクを高める可能性があります。シンナーを服用している方が外科手術を予定されている場合、シンナーを一時的に中止する場合があります。最初に処方医に相談せずに抗凝血剤を止めないでください。
生命を脅かす出血や緊急の外科的処置などの特定の状況では、抗凝血剤の効果をすばやく元に戻す必要があり、使用する抗凝血剤は、効果のある抗凝血剤によって異なります。
抗凝血剤を逆にすると、過度の出血を防ぐのに役立ち、抗凝血剤は手術後に再開できます。
手順
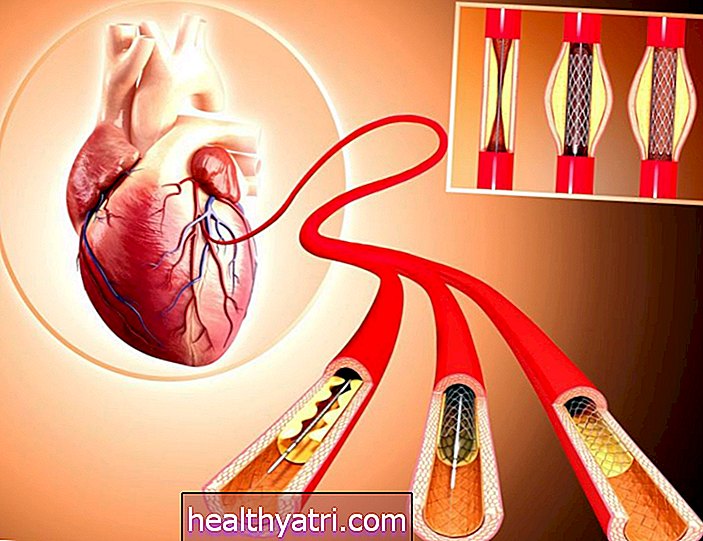
いくつかの介入手順は、心房細動の症状と副作用を防ぐのに役立ちます。更新されたガイドラインは、カテーテルアブレーションまたは心耳閉塞を含む手順の検討を示唆しています。
症状はないかもしれませんが、心房細動のある人は、断続的なめまい、立ちくらみ、エネルギー不足、または倦怠感を経験する可能性があります。この状態はまた、心不全のリスクや、より深刻な心臓のリズムや伝導の問題の一因となる可能性があります。
心房細動カテーテルアブレーション
心房細動カテーテルアブレーションは、心房細動を引き起こす異常な電気信号の生成に関与する心臓の領域を隔離して中和する手順です。これは、電気生理学者として知られる心臓血管のサブスペシャリストによって実行される侵襲的ですが非外科的な手順です。
心耳閉塞
心耳閉塞は、心臓の小さな部分を封鎖する侵襲的で非外科的な処置です。このセクション、心耳は、血液が溜まり、血栓形成とその後の脳卒中を促進する可能性のある部位です。
診断
人が特定可能な原因のない脳卒中を患っている場合、それはしばしば潜在性脳卒中として説明されます。原因が不明な場合、別の脳卒中を予防することは困難ですが、研究によると、心房細動、特に断続的または発作性の心房細動が潜在性脳卒中の原因となる可能性があります。
更新された心房細動ガイドラインは、診断されていない心房細動の問題に対処することを目的としており、テストの適応が拡大されています。標準的な心臓モニタリングが心調律異常の特定に役立たない場合は、潜在性脳卒中を患っている人々の心房細動を除外するために、埋め込み型心臓モニターを検討する必要があります。
ベリーウェルからの一言
あなたが心房細動と一緒に住んでいるならば、あなたの状態は何年もの間安定していたかもしれません。心房細動の管理は通常効果的であり、結果は良好ですのでご安心ください。ただし、心房細動の管理に関しては進歩が続いており、医師は最新のガイドラインに基づいて治療に変更を加える可能性があります。