正常圧水頭症は、脳室と呼ばれる脳内の空間の拡大であり、脳脊髄液(脳と脊髄を浸す透明な液体であり、CSFと略されることが多い)が含まれています。
ヒーロー画像/ゲッティイメージズ正常圧水頭症は、膀胱の歩行、思考、および制御を困難にします。脳神経外科医がシャントと呼ばれるドレーンを心室に配置し、CSFが脊柱を流れるのではなく腹部に流れるようにすると、症状が改善する可能性があります。ただし、脳神経外科手術にはリスクが伴いますが、NPHにこのようなステントを留置することの利点は必ずしも確実ではないため、NPHを適切に診断することが重要です。このステップの後でも、一部の患者は他の患者よりもステント留置により改善する可能性があります。
正常圧水頭症の模倣者
危険な脳外科手術を受けたが、症状が実際にはずっと別の病気によるものだったために改善しないことを想像できますか?症状はさまざまな理由で高齢者に非常によく見られるため、これはNPHの簡単な落とし穴です。
たとえば、歩行困難は、脊柱管狭窄、前庭障害、視力障害、または末梢神経障害が原因である可能性があります。尿失禁はまた、さまざまな理由で老年期に非常に一般的です。認知障害は、アルツハイマー病などの非常に一般的な障害が原因である可能性があります。一部の認知症は、レビー小体型認知症、パーキンソン病認知症、血管性認知症などの歩行障害のリスクを高める可能性もあります。
これらの模倣者の多くは、徹底的な健康診断によって慎重に除外することができます。たとえば、レビー小体型認知症やパーキンソン病は、同様の歩行障害を引き起こす可能性がありますが、NPHよりも歩行が狭くなる傾向があり、幻覚などの他の特徴を持っていることがよくあります。
もう1つの問題は、NPHがあっても、人々が追加の認知症、特にアルツハイマー病になるのを防ぐことはできないということです。シャント留置時に脳生検を受けた人の20〜60%がアルツハイマー病であることがわかっています。アルツハイマー病はそのような脳神経外科では改善しないため、シャントの配置で認知症が解消するのを見たい人はがっかりするかもしれません。
神経心理学的および臨床検査
NPHの診断の最初のステップは、認知症などの症状に焦点を当てる可能性があります。標準的な精密検査には、ビタミンB12欠乏症や甲状腺疾患など、潜在的に可逆的な原因についての血液の臨床検査が含まれます。
認知障害の存在を確認するために神経心理学的検査が行われますが、単一の検査でNPHを確認することはできません。 NPHと一致する一般的なパターンには、時間指定されたタスクの速度低下、注意および実行機能のタスクのパフォーマンスの低下が含まれます。ただし、血管性認知症やレビー小体型認知症などの他の認知症は、検査時に同様の変化を引き起こす可能性があります。
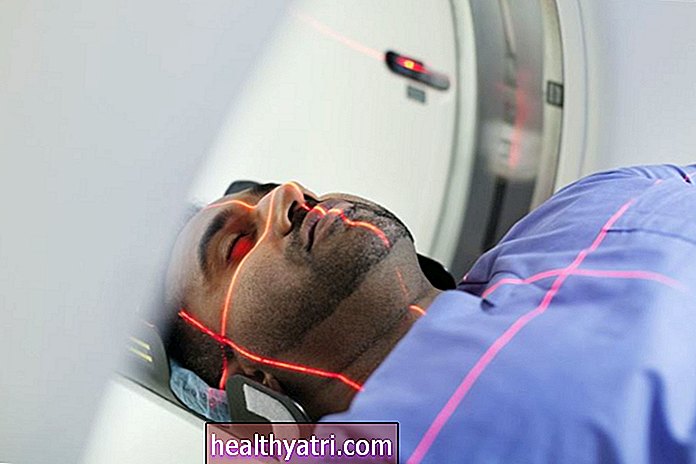
NPHを診断するための磁気共鳴画像法
定義上、正常圧水頭症の患者は、磁気共鳴画像法(MRI)やコンピューター断層撮影(CT)スキャンなどの神経画像検査で大きな脳室を持ちます。正常圧水頭症やその他の認知症では、脳が収縮するにつれて心室が大きくなることがよくありますが、NPHでは心室の拡大は脳の他の部分の拡大と釣り合いが取れていません。しかし、これは神経放射線科医と治療医の判断の呼びかけであり、この点については意見が異なる場合があります。脳室拡大のいくつかの公表された測定値が存在し、場合によっては医師の推奨を導くことができますが、これらのガイドラインは普遍的に合意されていません。
NPH患者の一部のMRIは、CSFの流れが脳幹を介してシルビウス水路と呼ばれる狭いチャネルを投げる信号の減少を示します。これは、より高い流速を表すと考えられています。この発見は言及されるかもしれませんが、ほとんどの研究は、この発見と脳神経外科後の改善との間に明確な相関関係を示していません。
MRIは、血管疾患が原因である可能性のある白質病変の評価にも役立ちます。一方、心室近くのMRIでの信号変化は、NPH自体による血管疾患または体液漏出のいずれかを表している可能性があります。ほとんどの研究は、白質病変が多い場合、シャントで良い結果が得られる可能性が低いことを示していますが、これについても出版物は異なります。白質病変のある患者のシャントに対する反応の低下は、白質信号がNPHの進行段階を表しているか、血管性認知症などの別の疾患プロセスを表していることが原因である可能性があります。
正常圧水頭症を診断するためのCSFの除去
NPHを診断する「ゴールドスタンダード」は、脳室シャントによる症状の改善です。ただし、シャントの配置などの危険な手順を推奨するためには、医師は患者がNPHを持っていることをすでに確信している必要があるため、この基準は実際には役に立ちません。また、症状の有意な改善を定義するもの、またはシャント配置後、それらの改善が見られるまでの待機時間についても合意がありません。さらに、シャントに対する反応が悪いのは、誤診以外の問題が原因である可能性があります。たとえば、患者は追加の認知症を患っている可能性があります。
シャントの配置は侵襲的であるため、通常、最初にCSF除去の攻撃性の低い方法を試みて、シャントで患者が改善する可能性を検証します。これらの技術には、腰椎穿刺または腰椎ドレーンが含まれます。ただし、ここでも、大幅な改善を定義する基準はなく、医師は自分の判断といくつかの「親指のルール」に頼ることになります。
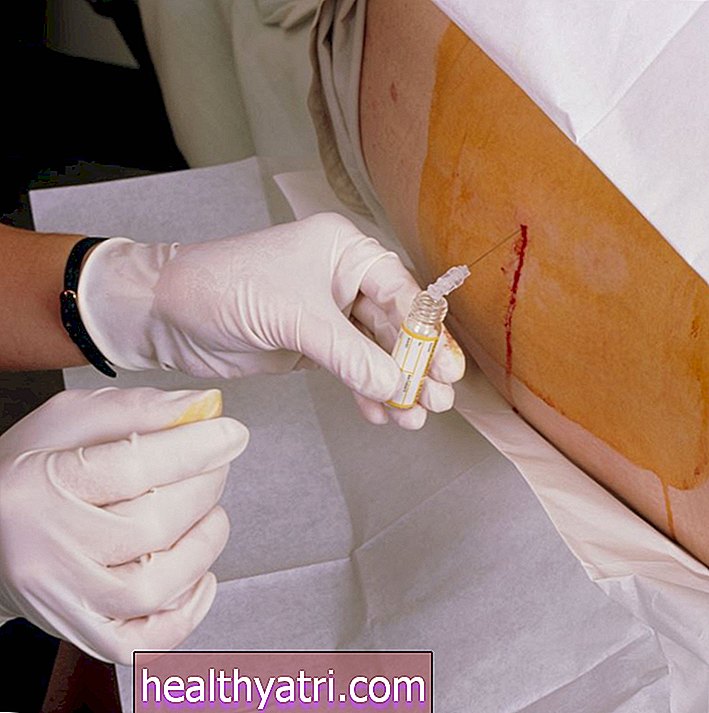
腰椎穿刺は診療所で行うことができ、かなりの量のCSF(30〜50立方センチメートル)の除去を伴います。最も一般的な改善は、歩行速度が速く、歩幅が長い、患者の歩行です。注意力と記憶力のテストを含む認知テストも実行できます。手順の30分から30分後のこれらの測定値の改善は、シャントの利点を示している可能性があります。
別の方法では、腰椎腔に一時的な排液管を配置します。これにより、CSFが1時間あたり約5〜10ミリリットルで漏れる可能性があります。研究によると、これはシャントに反応する人をマークする優れた方法である可能性がありますが、他の研究では、排液で改善しない多くの患者がシャントで改善する可能性があることが示唆されています。
NPHを診断するためにあまり広く使用されていない方法には、頭蓋内圧モニタリングまたはCSF注入テストが含まれますが、これらの手順の侵襲性はそれらの実際の使用を制限します。放射性同位元素を使用してCSFの流れを調査する槽造影法は、シャント配置による結果を予測することは示されていません。新しいMRI技術や単一光子放射型CT(SPECT)などの他の画像技術では、NPH診断における潜在的な有用性を確立するためにさらに調査が必要です。
結論
NPHの診断は、注意深い病歴と身体検査に依存して、同じ3つの認知症、歩行不安定、および尿失禁を引き起こす可能性のある他の障害を除外し始めます。 MRIは、脳の他の部分と釣り合っていないと見なされる大きな脳室を示し、他の潜在的な医学的説明をさらに除外することができます。症状の改善につながる腰椎穿刺または腰椎ドレナージは、脳神経外科医によるシャント配置の恩恵を受ける可能性のある真のNPHを最も示唆しています。