肺がんの遺伝子検査には、血液または腫瘍組織のサンプルに対して行われる実験室検査が含まれ、そこに含まれるがん細胞のDNAに、がんの発生または成長を開始する遺伝子変異またはその他の変化があるかどうかを判断します。治療可能な変異が肺がんの遺伝子検査によって特定された場合、腫瘍学者はその情報を使用して、遺伝的異常を具体的に標的とする薬を処方することができます。
標的療法の多くの利点の中には、さまざまな方法で、健康な細胞に害を与えることなく、本質的に癌細胞に栄養を与え、増殖させるものをブロックできることがあります。これは、同じタイプの肺がんを患っている人でも、誰にとっても異なります。
遺伝子検査は何が背後にあるのかを解明しますきみの癌であり、それは現在、肺癌治療の日常的な部分です。
モンティラクセン/ゲッティイメージズ
肺がんにおける遺伝学の役割
肺がんは、遺伝子変異のために肺の細胞が制御不能に増殖するときに発生します。遺伝子が環境中の毒素にさらされたとき、または細胞分裂でエラーが発生したとき、突然変異(変化)が発生する可能性があります。
すべての遺伝子は、アデニン、チロシン、シトシン、グアニンの4つのアミノ酸(塩基と呼ばれる)の可変配列で構成されています。場合によっては、突然変異とは、グアニンの代わりにアデニンのように、ある塩基が別の塩基に置換されることを意味します。その他の場合、ベースは何らかの方法で挿入、削除、または再配置される可能性があります。
癌につながる可能性のある突然変異の2つの主なタイプは、ドライバー突然変異とパッセンジャー突然変異です。ドライバー遺伝子は、発癌として知られる、癌が始まる過程で直接的な役割を果たします。癌を開始した後、これらの変異した遺伝子は文字通り癌細胞の成長を促進します。肺がんでは、複数の種類のドライバー遺伝子が存在する可能性があります。研究者は、肺がんの51%が既知のドライバー変異に陽性であると推定しています。
誰かが車の乗客であるのと同じように、いくつかの変異した遺伝子は腫瘍に存在しますが、癌細胞の成長を促進していません。これらの中性細胞はドライバー細胞を大幅に上回っています。繰り返しますが、パッセンジャー遺伝子の数は腫瘍ごとに異なりますが、一部の腫瘍ではこれらの変異が1,000を超える場合があります。
遺伝子検査の重要性
肺がんの治療における最もエキサイティングな進歩の1つは、肺がんの約80%85%を占める非小細胞肺がん(NSCLC)の遺伝的変化の理解からもたらされました。非小細胞肺がんは、小細胞肺がん(SCLC)よりも成長が遅い傾向があります。これは、顕微鏡で検査したときにがん細胞のサイズが小さいことで分類される攻撃的な形態です。
小細胞肺がんにつながる突然変異についてはあまり知られていません。これは肺がんの約10%から15%を占め、診断されるまでに広がることがよくあります。小細胞がんは通常、化学療法と放射線療法で治療されます。
最近、非小細胞肺がん、特に肺腺がんと診断された場合、遺伝子検査(分子プロファイリングまたはバイオマーカー検査とも呼ばれます)は、医師が薬剤で標的にできる可能性のある特定のドライバー変異を特定する方法です。
標的療法は精密医療の一形態です。つまり、特定の疾患に関する正確な情報に基づいて選択されます。対照的に、従来の化学療法では、誰もが同じ薬を受け取るか、特定の副作用に対する感受性に基づいて治療が個別化されるだけです。
標的療法の利点はたくさんあります。その中で:
- 化学療法薬は、癌性であろうとなかろうと、急速に分裂するすべての細胞を攻撃し、毒性のリスクをもたらします。標的療法は、がん細胞に存在する特定の異常のみを攻撃します。これにより、治療中の不快感が大幅に軽減され、生活の質が向上します。
- 一部の標的療法は、血管が癌腫瘍を形成して栄養を与えるのを阻止することもできます。血管新生は、新しい血管が形成されるプロセスです。
- 化学療法薬では、患者の20%から30%が治療に反応し、無増悪生存率は約3か月から5か月と推定されています。標的療法薬は、より高い奏効率とより長い無増悪生存率を可能にします。
遺伝子検査が探すもの
肺がんの背後にある遺伝的異常について知られているように、これは医学の比較的新しい分野です。したがって、癌細胞の成長の背後には、まだ発見されていないものが多いと考えられます。
今日の遺伝子検査で検出可能な肺がんのシグナル伝達タンパク質(バイオマーカー)の変異または変化には、次のものがあります。
- EGFR変異:ある種の肺がんは、細胞の成長と分裂に関与するタンパク質である上皮成長因子受容体(EGFR)を過剰産生します。変異した細胞は成長が速すぎます。この突然変異は、喫煙したことがない肺がんの人によく見られます。
- KRAS変異:KRASタンパク質の指示を運ぶ遺伝子が損傷する可能性があります。通常のタンパク質の代わりに、細胞は成長を適切に調節できない別のタンパク質を作る可能性があります。
- ALKの再配列:NSCLCの約5%が異常なALKタンパク質を産生し、これが癌細胞の成長と拡散を引き起こします。異常なタンパク質は、未分化リンパ腫キナーゼ(ALK)とエキノダーム微小管関連タンパク質様4(EML4)として知られる2つの遺伝子の融合の結果です。
- ROS1の再配列:NSCLCの約1%から2%は、ROS1と呼ばれる遺伝子に再配列があります。この変異は、ROS1と別の遺伝子の融合であり、異常なタンパク質を生成するという点で、ALK再配列に似ています。ALKとROS1の再配置は非常に類似しているため、一部の標的療法は両方の条件で機能します。
- MET増幅:一部の癌は、間葉上皮移行(MET)遺伝子の突然変異を伴い、異常なタンパク質を産生し、癌の成長と拡大を引き起こします。
- BRAF変異:喫煙者によく見られるこの変異は、B-Rafタンパク質に影響を及ぼし、がんの広がりを増加させる可能性があります。
- RET変異:がん細胞のRET遺伝子が変化し、細胞増殖を引き起こすRETタンパク質を形成します。
- NTRK変異:NTRK遺伝子を含む染色体の一部と別の染色体上の遺伝子との間で融合が起こり、異常な細胞増殖を引き起こすTRK融合タンパク質と呼ばれるタンパク質が生成されます。
そのような突然変異の1つを発見することの影響の感覚のために、EGFR突然変異を標的とする薬は、75%の反応率と9から13ヶ月の無増悪生存率をもたらします。 ALK再配列を標的とする薬剤では、奏効率は60%で、9か月の無増悪生存率があります。
誰をテストする必要がありますか?
出生時の遺伝子構成の一部であり、親から子に受け継がれる遺伝性肺がん変異(生殖細胞変異とも呼ばれる)があり、肺がんを発症するリスクが高まりますが、この疾患に関連するほとんどすべての遺伝子変異が獲得されます。これは、細胞のDNAに損傷を与える発がん物質への曝露が原因で発生することを意味します。
これらの突然変異、または体細胞突然変異は、出生時に存在しません(そして家族で実行されません)、つまり誰でもそれらを開発することができます。そのため、すべての患者に肺がんの遺伝子検査が推奨されています。
癌の発症をもたらすドライバー変異は、肺腺癌の患者の70%にも存在すると推定されています。
後天性肺がんの突然変異を発症するリスクを高める可能性のある要因には、次のものがあります:
- タバコの煙(直接および中古)
- 大気汚染
- ラドン
- アスベスト
- 特定の金属または化学物質
- ホルモン補充療法
- 肺の状態:結核、喘息、COPDは、肺がんのリスクを高める病気の1つです。たとえば、COPDがある場合、肺がんのリスクはCOPDがない場合よりも2〜4倍高くなります。
肺がんの遺伝子検査法
肺がんのいずれかの段階と診断された場合、医師はバイオマーカーをチェックするための検査を要求する可能性があります。
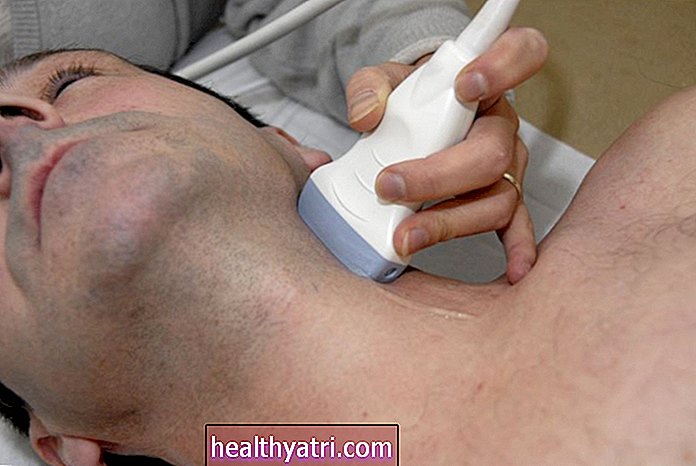
肺がんのゲノム検査には2つの基本的なタイプがあります。これらには、組織サンプルまたは血液サンプルの採取が含まれます。
組織生検
組織生検は、医師が遺伝子検査用のサンプルを入手するための標準的な手順です。ただし、医師がその遺伝子構成に関係なく癌を外科的に切除することを計画している場合は、切除された腫瘍のサンプルが分析のために手術後に保存されます。
多くの学術がんセンターが現場での検査を提供しています。または、腫瘍学者が組織サンプルを企業や研究所に送って包括的な検査を行うこともできます。
血液検査
ますます、医師は組織生検に加えてリキッドバイオプシーを注文するでしょう。リキッドバイオプシーは、血液中を循環しているがん細胞をチェックする血液検査であり、これらの細胞の遺伝子変異を検出するために使用できます。
リキッドバイオプシーには次のような利点があります。
- 感染、気胸(肺の虚脱)、または組織生検に関連するその他の合併症のリスクを引き起こしません
- 腫瘍がアクセスしにくい場所にある場合に適した代替手段を提供します
- 侵襲性が低い
- 医師が複数のサンプルを経時的に簡単に比較して、治療にどのように反応しているかを確認できます
結果が治療をどのようにアドバイスするか
同定された変異に基づいて、標的薬と照合されるか、臨床試験に参加する資格があります。
肺がんに関与している可能性のある特定の変異を標的とするために利用できるいくつかの治療法があり、うまくいけばさらに開発するための研究が進行中です。
あなたの医者はあなたの特定の突然変異(もしあれば)のために承認された薬の選択肢を検討します。たとえば、ALK再配列は、米国食品医薬品局(FDA)によって承認された5つの異なる薬剤のいずれかで治療できますが、MET増幅に対して承認されている薬剤は1つだけです。
突然変異を特定することで、手術などの他の治療法の決定に役立つ可能性のある追加情報(がんが再発する可能性など)を医師に提供することもできます。
標的療法を単独で受けるか、他の治療と組み合わせて受けるかは、症例と肺がんの種類によって異なります。
肺がんの標的療法オプション治療への抵抗
肺がんの遺伝子検査を介して治療可能な突然変異を発見することは、それがより調整された治療計画を形成するのを助けることができるという意味で励みになります。しかし、ほぼすべての人が時間の経過とともに現在利用可能な標的治療に必然的に抵抗するようになることを知っておくことが重要です。これが発生するメカニズムはたくさんあり、1つの解決策を見つけるのは困難です。研究は臨床試験で進行中であり、突然変異を標的とするために第2の薬剤を使用することと、癌細胞を攻撃するために異なる標的またはメカニズムを使用する薬剤を組み合わせることの両方を評価しています。
ベリーウェルからの一言
肺腫瘍の分子プロファイルを理解する能力は非常にエキサイティングな研究分野であり、臨床試験がより効果的な選択肢を追求するにつれて、新たに同定された突然変異に対する新しい標的療法が継続的に利用可能になる可能性があります。
肺がん、特に肺腺がんまたは肺扁平上皮がんと診断された場合は、遺伝子検査について医師に相談してください。結果が遺伝的バイオマーカーを示している場合は、利用可能な治療法を調べて、同じ診断を受けた他の人とつながりましょう。糖尿病のような長期的な病気のように長期間癌を管理することを可能にする薬を含む、これらのタイプの癌を持つ人々にとって多くの希望のある機会があります。











.jpg)