子宮頸がんは、定期的なスクリーニング検査であるパパニコロウ塗抹標本に基づいて疑われ、子宮頸部生検で診断される場合があります。アメリカ癌協会によると、25歳から65歳までの女性は、一次HPV検査、またはHPV検査とパパニコロウ塗抹標本の組み合わせのいずれかで5年ごとに、またはパパニコロウ塗抹標本のみで3年ごとにスクリーニングする必要があります。
リスクが高い人や過去に異常な結果が出た人には、より頻繁な検査が推奨される場合があります。特に子宮頸がんを特定できる検査は他にもあります。
結構
セルフチェック
子宮頸がんの症状は通常、がんがかなり進行した段階に進行するまで現れません。子宮頸がんの最も一般的な原因であるHPVは通常、症状を引き起こしません。そのため、定期的に婦人科検査を行うことが非常に重要です。
注意点:
それにもかかわらず、あなたが探すことができるいくつかのことがあります。これらに注意しても、子宮頸がんを診断することはできません。むしろ、それらは単にあなたが医者に診てもらうべき兆候です:
- 異常な子宮出血
- 性器いぼは、隆起していて、痛みがなく、皮膚の色が付いている可能性があります(ただし、性器いぼの原因となるHPVの菌株は、子宮頸がんとは関連がありません)。
- 頻尿の増加
- 特に性交中の骨盤痛
- 膣分泌物
ラボとテスト
子宮頸部の異常な変化は、通常、数年にわたって発症します。子宮頸部細胞は癌細胞になる前に一連の変化を経るので、HPVの証拠または診断テストで前癌性変化をスクリーニングすることが可能です。
最も簡単な2つの方法は次のとおりです。
パパニコロウ塗抹標本
パパニコロウ塗抹標本は、子宮頸がんの診断に重要な役割を果たします。これは、ほとんどの女性が子宮頸部異形成または子宮頸がんにかかっていることを発見する方法です。これは、子宮頸がんががんに進行するずっと前に、子宮頸部の異常を明らかにすることができる簡単な検査です。
パパニコロウ塗抹標本は通常、定期的な婦人科検診中に診察室で行われます。パパニコロウ塗抹標本では、医師が子宮頸部から少量の組織を取り除きます。これは、小さなブラシ(マスカラの杖のような)または綿棒で子宮頸部をそっと拭くことによって行われます。
サンプルを収集するのに数秒しかかかりません。この後、月経困難症に似た軽いけいれん感を感じる女性もいますが、通常は痛みはありません。
細胞は顕微鏡で検査され、異常な細胞は子宮頸部異形成と呼ばれます。
子宮頸部異形成は次のように分類されます:
- ASCUS(重要性が不明な非定型細胞)は、軽度の異常な変化を表します。原因は、感染から前癌細胞の発生まで、あらゆるものの結果である可能性があります。 ASCUSは、さらなる確認検査が行われるまで、子宮頸部異形成の兆候ではありません。
- AGUS(重要性が不明な非定型腺細胞)とは、粘液を生成する腺細胞の異常を指します。子宮頸部異形成として技術的に分類されていませんが、AGUSは根本的な深刻な状態を示している可能性があります。 AGUSの結果はまれであると見なされ、すべてのパパニコロウ塗抹標本の結果の1%未満で発生します。
- LGSIL(低悪性度扁平上皮内病変)は、検査で軽度の異形成が検出されたことを意味します。これは最も一般的な所見であり、ほとんどの場合、2年以内に自然に治ります。
- HGSIL(高悪性度扁平上皮内病変)はより深刻な分類であり、治療せずに放置すると子宮頸がんの発症につながる可能性があります。
異常なパパニコロウ塗抹標本がある場合、それがコルポスコピー、子宮頸部生検、または1年に繰り返されるパパニコロウ塗抹標本であるかどうかにかかわらず、医師からの推奨事項をフォローアップすることが非常に重要です。
HPV検査
HPV検査は、単独で、またはパパニコロウ塗抹標本と同時に実施できるもう1つの重要な検査です。パパニコロウ塗抹標本のみが行われ、異常である場合、HPV検査は同じサンプルで行われることがよくあります。収集されたサンプルは、ウイルスを特定するためにラボに送られます。
ウイルスには100を超える株がありますが、これらすべてが癌を引き起こすわけではありません。子宮頸がんの約70%はHPV16およびHPV18が原因であり、子宮頸がんの別の20%はHPV 31、33、34、45、52、および58の感染に関連しています。がんに関連しているのは、HPV 35、39、51、56、59、66、および68です。
手順
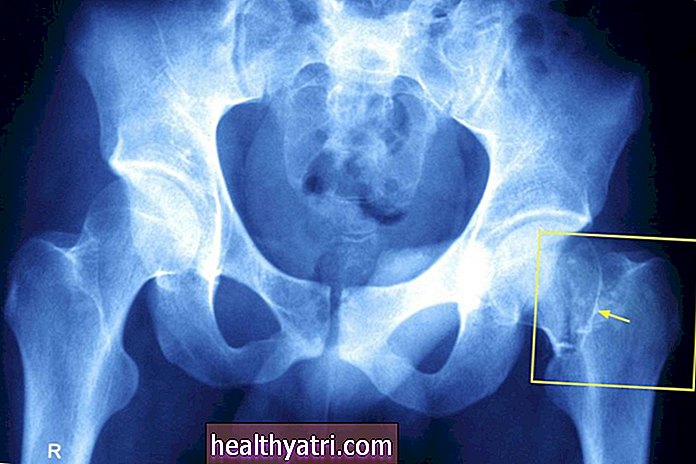
パパニコロウ塗抹標本で子宮頸部の異常が明らかになった場合は、コルポスコピーが予定されている場合があります。試験中は膣の外に置きます。コルポスコープから見た画像は、より詳細なビューと生検計画のためにスクリーンに投影される場合があります。
医師は、この検査中に生検を行うか、おそらくそれとは別に生検を行うことがあります。これにより、子宮頸部組織のサンプルを病理医が検査できるようになります。
パンチ生検
コルポスコピー中に、医師は検査中に見つかったものに応じて子宮頸部生検を行う場合があります。これには、顕微鏡で検査する少量の子宮頸部組織を取り除くことが含まれます。
ほとんどの場合、これはパンチ生検であり、医師は紙のパンチに似た装置を使用して組織の小さなサンプルを採取します。医師が組織サンプルを収集するのに数秒しかかからず、不快感は一瞬です。コルポスコピー中の所見によっては、子宮頸部のいくつかの領域が生検される場合があります。
コルポスコピーおよび生検中に発見された異常細胞は、子宮頸部上皮内腫瘍(CIN)として説明される場合があります。
子宮頸管内掻爬術
子宮頸部掻爬術(ECC)は、コルポスコピー検査中に行われる可能性のある別の種類の子宮頸部生検です。 ECC中、医師は小さなブラシを使用して子宮頸管、子宮頸部の狭い通路から組織を取り除きます。パンチ生検と同様に、組織は病理医によって検査されます。
ECCは、月経困難症のように、中程度の痛みを伴うことがあります。
手順に到着する前に、あなたがしなければならないことがいくつかあります。その中で:
- 手順の前にアスピリンや抗凝血剤を服用しないでください。
- 手順の前に少なくとも3日間は、タンポンを洗ったり使用したりしないでください。
- 手順の前に少なくとも3日間は性交を避けてください。
女性は、局所的な痛みやけいれんなど、手術後数日で軽度の症状を経験することが予想されます。市販の鎮痛剤は通常、不快感の一部を軽減するのに役立ちます。
痛みに加えて、膣からの出血や分泌物が出ることがありますので、必ず生理用ナプキンを着用してください。完全に治癒するまで、1日か2日の活動を制限し、性交、タンポン、またはダウチングを避ける必要があります。
コーン生検
子宮頸がんを診断したり、がんにならないように組織を切除したりするために、より大規模な生検を行う必要がある場合があります。このような場合、コーン生検を行うことがあります。
円錐生検では、円錐形の組織片が除去されます。この手順は全身麻酔下で行われます。コーン生検は、子宮頸部から前癌組織を除去するためにも使用されます。
手術後数日間、痛みや出血が見られる場合があります。一般的ではありませんが、コーン生検後、月経痛、生殖能力の低下、または子宮頸管無力症を経験する女性もいます。これは、妊娠すると早産につながる可能性があります。
これらの影響の程度は、生検の正確な場所とサイズ、および治癒の程度に関連しているため、これらの懸念とリスクについて医師と話し合ってください。
LEEP
ループ電気外科切除法(LEEP)と呼ばれる特定の種類の錐体生検は、局所麻酔下で子宮頸部から組織を除去する手順です。LEEPは、帯電したワイヤーループを使用して組織サンプルを除去します。この方法は、子宮頸がんの診断よりも、高悪性度の子宮頸部異形成の治療によく使用されます。
コーン生検と同様に、女性はLEEP処置後数日間、痛みや出血を経験する可能性があります。また、月経痛、生殖能力の低下、子宮頸管無力症などの長期的な結果をもたらす可能性があります。
ステージ
生検の結果が戻ったら、子宮頸がんは除外または診断することができます。子宮頸がんの診断が下された場合、次のステップは子宮頸がんの病期を決定することです。子宮頸がんには4つの段階があり、それぞれが進行がんの広がりを表しています。
ステージ0のがんとは何ですか?
ステージ0は癌の公式ステージではありません。生検に基づいて、非侵襲的所見(上皮内癌)を説明するために非公式に使用されます。ステージ0を超えるステージはすべて浸潤性と見なされます。これが本当に癌であるか前癌性ステージであるかについては多くの議論がありました。
ステージI
I期の腫瘍は一般的に顕微鏡でしか見られませんが、I期が進行すると、顕微鏡なしでがんが見られることがあります。がん細胞が子宮頸部に浸潤し、細胞はもはや表面だけではありません。この段階は次のように分類されます。
IA期:これは浸潤性子宮頸がんの最も初期の段階です。がんはまだ肉眼では視覚化できず、顕微鏡でしか識別できません。この段階は、サイズごとにさらに次のように分類されます。
- ステージIA1:侵入領域の深さは3mm以下です。
- ステージIA2:侵入領域は3 mmを超え、深さは5mm以下です。
ステージIB:ステージIBでは、浸潤は5 mmを超えますが、それでも子宮頸部に限定されます。
- IB1期:がんの深さは5mmより深く、サイズは2cm以下です。
- IB2期:がんのサイズは2cm以上4cm以下です。
- IB3期:がんのサイズは少なくとも4cmで、子宮頸部に限局しています。
ステージII
II期の腫瘍は子宮頸部を越えて広がっています。
IIA期:これらのがんは子宮頸部を越えて膣の上部3分の2まで拡がっていますが、子宮の周囲には拡がっていません。これはさらにサイズごとに次のように分類されます。
- IIA1期:腫瘍は顕微鏡なしで見ることができますが、サイズは4cm以下です。
- IIA2期:腫瘍は顕微鏡なしで見ることができ、サイズは4cm以上です。
IIB期:がんは子宮周辺の組織と膣の上部3分の2に拡がっていますが、骨盤壁には拡がっていません。
ステージIII
III期では、子宮頸がんは子宮を越えて膣の下3分の1まで広がり、および/または骨盤壁まで広がります。がんは尿管(腎臓から膀胱に尿を運ぶ管)を塞いでいる可能性があり、近くのリンパ節に関係している場合と関係していない場合があります。
- IIIA期:がんは膣の下3分の1に拡がっている可能性がありますが、骨盤壁には拡がっていません。近くのリンパ節には広がっていません。
- IIIB期:IIIBがんは骨盤壁に拡がっており、および/または水腎症または腎臓の機能不全を引き起こします(別の原因によることがわかっている場合を除く)。
- IIIC期:がんは、腫瘍の大きさや程度に関係なく、微小転移巣を含む骨盤および/または傍大動脈リンパ節(腹部大動脈周辺のリンパ節)に発生します。
- IIIC1期:がんは骨盤リンパ節への転移を伴います。
- IIIC2期:がんは大動脈周囲リンパ節転移を伴います。
ステージIV
IV期では、がんは隣接する領域を超えて体の他の領域に拡がります。
- IVA期:これらのがんは、膀胱または直腸、あるいはその両方に浸潤するように拡がっています(隣接する骨盤内臓器に拡がっています)。
- IVB期:これらのがんは、体の離れた領域、たとえば、体の離れた領域のリンパ節、肺、肝臓、または骨に拡がっています。
結構
イメージング
広がる子宮頸がんは転移性がんとみなされます。画像検査は転移の領域を特定するのに役立ちます。
一般的に、画像検査は病期分類に使用されます。したがって、非浸潤性子宮頸がんが切除され、転移の兆候や症状がない場合、これらの検査はおそらく必要ありません。医師が局所的な転移または遠隔転移を疑う場合(身体検査または顕微鏡下での症状または腫瘍の出現による)、画像検査を使用して、懸念される身体の領域を評価します。
一般的な画像検査
- 超音波検査:超音波検査では、子宮頸部、膀胱、および骨盤領域全体を調べて、症状の原因を特定できます。転移が懸念される場合は、体の他の領域を表示するためにも使用できます。
- X線:胸部X線などのX線は、たとえば肺や肋骨に転移した子宮頸がんを特定することができます。まれに、通常のX線で見られる異常が転移性子宮頸がんの最初の兆候である可能性があります。
- MRI:MRIスキャンを使用して、子宮頸部と骨盤の領域を視覚化できます。 MRIは、後期子宮頸がんが広がる可能性のある脊椎と脊髄の評価に特に役立ちます。
- CTスキャン:MRIと同様に、CTスキャンでは、子宮頸がんと骨盤の領域、および子宮頸がんが転移した可能性のある体の他の領域を視覚化できます。
- PETスキャン:PETスキャンは、腫瘍が活発に成長している領域を示す機能テストです。これは、リンパ節、肺、肝臓の評価に特に役立ちます。
鑑別診断
最初は子宮頸がんやHPV感染症に似ているように見える可能性のある他のいくつかの状態があります。あなたの医者は最初にそれらを疑うかもしれません、しかしテストはすぐにそれらを除外するでしょう。
- 子宮内膜がん:子宮内膜がんは子宮のがんです。子宮頸部は膣と子宮の間の通路であるため、一方が他方の場所に広がっている場合、2つの病気が同じように見えることがあります。一般に、生検は2つを区別するための優れた方法です。
- 膣がん:膣がんは一般的ではありませんが、膣が子宮頸部に非常に密接に付着しているため、状態は似ているように見える可能性があります。ただし、子宮内膜がんと同様に、生検ではこれらの種類のがんを区別できます。

















.jpg)